الموجز
علاجات قصور القلب (Heart failure treatments) هي مجموعة من العلاجات تهدف إلى الحفاظ على الأداء الوظيفي للقلب وتحسين جوْدة الحياة، وتقليل الحاجة إلى دخول المستشفى، وخفض معدلات الوفاة. يُعرَّف قصور القلب بأنه حالة مزمنة تفقد فيها عضلة القلب قدرتها على ضخّ الدم بالكفاءة اللازمة لتلبية احتياجات الجسم، ما يؤدي إلى تراكُم السوائل في الرئتَيْن وأعضاء أخرى، ومن ثم إلى ضيق التنفّس والإرهاق. يُصنَّف المرض تبعًا لشدة الأعراض وفق تصنيف جمعية نيويورك للقلب، أو وفق المراحل السريرية التي وضعتها الجمعية الأميركية والكلية الأميركية لأمراض القلب. تنشَأ هذه الحالة عادةً نتيجةَ ارتفاع ضغط الدم أو أمراضِ الشرايين التاجية واحتشاء عضلة القلب، وقد تعود أيضًا إلى اضطرابِ النّظُم المزمن، أو عوامل أخرى مثل السكّري والسمنة والتهاب العضلة القلبية، أو التعرّض لأدوية سامّة للقلب. تتضمَّن الخطةُ العلاجيةُ اتّباعَ نمطِ حياةٍ صحّي، من خلال ممارسة النشاط البدني المُنتظَم، واتّباع نظامٍ غذائي متوازن، والحفاظ على وزن طبيعي، والامتناع عن التدخين والكحول، علاوة على استخدام أنواع مختلفة من الأدوية، مثل: حاصرات بيتا، ومثبّطات الإنزيم المُحوِّل للأنجيوتنسين، أو بدائلها من حاصرات مستقبلات الأنجيوتنسين، فضلًا عن مثبطات ناقلات الصوديوم والغلوكوز، ومدرّات البول بأنواعها، ومثبطات النبريلايسين مع الأنجيوتنسين. وفي بعض الحالات، قد يُلجأ إلى استخدام جهاز إعادة تزامن القلب أو جهاز إزالة الرجفان القابل للزرع.
التعريف
علاجات قصور القلب هي مجموعة من العلاجات التي تهدف إلى تخفيف الأعراض وتقليل الوفيات الناجمة عن قصور عضلة القلب. يتضمَّن العلاج غير الدوائي تعديل نمط الحياة والالتزام بالمتابعة الطبية، في حين أن العلاج الدوائي يشمل عددًا من العلاجات، من أبرزها: مثبطات الإنزيم المُحوّل للأنجيوتنسين (Angiotensin-Converting Enzyme inhibitors, ACE inhibitors)، ومُثبطات مستقبلات الأنجيوتنسين (Angiotensin II Receptor Blockers, ARBs)، ومثبطات مستقبلات الأنجيوتنسينن- نيبريليسين (Angiotensin Receptor–Neprilysin Inhibitors, ARNIs)، إلى جانب حاصرات بيتا (β-blockers)، ومثبطات الناقل المشترك للصوديوم والغلوكوز من النوع الثاني (Sodium–Glucose Cotransporter 2, SGLT2). تُستخدَم مدرّات البول (Diuretics) كذلك لتخفيف الاحتقان، وتُضاف أدوية مثل إيڤابريدين (Ivabradine) وديجوكسين (Digoxin) عند الحاجة. في الحالات المتقدّمة، قد تُستخدم أيضًا الأجهزة المنظّمة للقلب، أو زراعة القلب، بينما تُركِّز الرعاية التلطيفية (Palliative care) على تحسين جوْدة الحياة في المراحل النهائية[1].
قصور القلب
يُعرّف قصور القلب (Heart Failure) بأنّه حالةٌ مُزمنة يحدث فيها ضعف قدرة عضلة القلب على ضخّ الدم بشكل كافٍ لتلبية احتياجات الجسم من الدم والأكسجين. قد تؤدّي هذه الحالة إلى ارتداد الدم وتراكُم السّوائل في الجسم، بِما في ذلك الرئتان، ما يُسبّب ضِيقًا في التّنفُّس. يُصنَّف القصور القلبي بطرقٍ متعددة اعتمادًا على قياس شدة الأعراض، من أبرزها:
- تصنيف جمعيّة نيويورك للقلب (New York Heart Association, NYHA): يُستخدَم لتصنيف مدى خطورة الحالة استنادًا إلى الأعراض ومدى تأثيرها في النشاط البدني، مع تقسيم المرضى إلى أربع درجات[2]:
- الدرجة الأولى (Class I): لا وجود لأعراض ضعف عضلة القلب في أثناء النشاط البدني المعتاد.
- الدرجة الثانية (Class II): ظهور أعراض خفيفة عند بذل مجهود متوسّط.
ج. الدرجة الثالثة (Class III): ظهور أعراض واضحة عند ممارسة أنشطة بسيطة.
د. الدرجة الرابعة (Class IV): ظهور أعراض حتى في أثناء الراحة، مع عدم القدرة على بذل أي نشاط بدني من دون تعب[3].
- تصنيف الجمعيّة الأميركية/ الكلية الأميركية لأمراض القلب (American Heart Association American College of Cardiology): يُستخدَم لتحديد مراحل تطوّر قصور القلب بناءً على عوامل الخطر البنيوية والوظيفية، وليس فقط على الأعراض. يُقسِّم هذا التصنيفُ المرضَ إلى أربع مراحل تُمثِّل تطوُّرَ الحالة من خطر الإصابة إلى القصور القلبي المتقدّم[4]:
أ. الدرجة A: تُمثِّل وجود خطر مرتفع للإصابة بقصور القلب مثل ارتفاع ضغط الدم، أو السكّري، أو تاريخ عائلي لأمراض القلب، من دون وجود مرض قلبي بنيوي أو أعراض.
ب. الدرجة B: وجود مرض قلبي بنيوي، لكن من دون أعراض قصور القلب.
- الدرجة C: مرض قلبي بنيوي مصحوب بأعراض حالية أو سابقة لقصور القلب، مثل ضيق النفس، والوذمة، والتعب عند المجهود.
د. الدرجة D: قصور قلب متقدّم يتطلّب تدخُّلات خاصة مثل زراعة قلب أو رعاية تلطيفية.
الأسباب
يُعزى قصور القلب إلى مجموعة من الأسباب المتنوّعة، من أبرزها:
ارتفاع ضغط الدم، ومرض القلب الإقفاري (Ischemic heart disease) وما قد ينجم عنه من احتشاء في عضلة القلب (Myocardial infarction)، كذلك يمكن أن ينشَأ نتيجة عدم انتظام ضربات القلب المزمن (Arrhythmia-related cardiomyopathy) أو بعض أمراض القلب الوعائية. توجد أيضًا أسباب أخرى محتملة، تشمل: العلاج الكيميائي، والأدوية ذات السمّية القلبية، وأمراض المناعة الذاتية، والسكّري، والسمنة، والتهاب عضلة القلب، وإساءة استخدام الكحول والمواد المُخدِّرة.[5]
علاجات قصور القلب
يُعَدّ قصور عضلة القلب من الأمراض المزمنة التي تحتاج إلى المراقبة الدائمة لتجنُّب وقوع فشلٍ حادٍّ في عضلة القلب. لذلك، يُفضَّل زيارة الطبيب منذ بداية التشخيص، وبشكل دوري على مُدَدٍ قصيرة. يُفضَّل كذلك مراقبة العلامات الحيوية وتتبُّعها للمحافظة على الحالة المستقرّة وتحقيق اتّزان صحي، وتجنّب الدخول إلى المستشفى. يعتمد علاج قصور القلب على شدة المرض ووجود أمراض مُصاحِبة، ويشمل: تعديل نمط الحياة، والعلاج الدوائي، وأحيانًا العلاجات غير الدوائية. تتمثَّلُ الأهدافُ الأساسية للعلاجات الدوائية وغير الدوائيّة في تحسينِ أعراضِ قُصور القلب أو السيطرة عليها وعدم تفاقُمِها، ما يُسهِم في تحسين جوْدة حياة المريض. كذلك تهدف إلى تعزيز الحالة الوظيفيّة للقلب[6].
تعديل نمط الحياة
يُعَدّ اتّباع نظام غذائي غير صحي، ونقص النشاط البدني، مِن أبرز عوامل الخطر التي تزيد من احتمالية الإصابة بالأمراض القلبية، وهو ما يضاعف خطر الإصابة بأمراض القلب والسكّري والسرطان والخَرَف. كذلك يُعَدّ فرْط الوزن من العوامل المؤثّرة سلبًا في صحة القلب، إلى جانب التدخين وتعاطي الكحول بشكل مُفرِط. وتؤدي بعض العلاجات دَوْرًا إضافيًا، مثل حبوب
تنظيم الحمل، والعلاج بالهرمونات البديلة. ويُسهم التوتّر النفسي أيضًا في رفع القابلية للإصابة بمشكلات قلبية مزمنة[7].
عمومًا، يجب اتّباع نمط حياة صحّي، كالحفاظ على نشاطٍ بدنيّ مستمرّ، ووزنٍ ضمن المُعدَّل الطبيعي، وطعامٍ صحّي، مع الامتناع عن التدخين. يُنصَح الأشخاص القادرون على المشاركة باتّباع
برامج إعادة تأهيل القلب، وذلك لتحسين جوْدة الحياة والحفاظ على الأداء البدني للمرضى. عادةً ما يتضمَّن هذا البرنامج تقييمًا طبيًا، وتثقيفًا بشأن أهمية الالتزام الطبي، وتوصيات غذائية، ودعمًا نفسيًا واجتماعيًا، وبرنامجًا للتدريب على التمارين الرياضية، واستشارة بشأن النشاط البدني[8].
العلاجات الدوائيّة
تُصنَّف العلاجات الدوائية إلى عدة أنواع تشمل:
حاصرات بيتا
حاصرات بيتا (Beta-Blockers) أدويةٌ تؤدي دوْرًا مهمًّا في إدارة مرض قصور القلب، فهي تعمل على خفض ضغط الدم عن طريق منع تأثيرات هرمون الإبينفرين (Epinephrine) أو الأدرينالين (Adrenaline)، أو عن طريق إبطاء ضربات القلب وإضعاف قوّتها، ما يؤدي إلى تقليل الجهد المبذول من القلب. تعمل هذه الأدوية كذلك على توسيع الأوعية الدموية، ما يُحسِّن من تدفّق الدم. وبفضل قدرتها على إبطاء سرعة القلب وخفض ضغط الدم، تُساعِد في الحدِّ من أعراض قصور القلب وتقليل مضاعفاتها مثل ضيق التنفّس والإرهاق، وبذلك تساعد المُصابين بفشل القلب على العيْش لمدة أطول. ومن الأمثلة على هذه الأدوية: الكارڨيديلول (Carvedilol)، والميتابرولول (Metoprolol)، والبيسوبرولول (Bisoprolol). وقد أثبتت هذه العلاجات فاعليتها في تحسين وظائف القلب وتقليل الوفيات المرتبطة بهذا المرض[9].
وقد تُسبِّب هذه الأدوية بعض الآثار الجانبية مثل: الإرهاق، والدوار، وبرودة الأطراف، وبطء ضربات القلب، وصفير الصدر. وفي بعض الحالات، قد يُلحَظ تفاقمٌ مؤقّتٌ لأعراض قصور القلب عند بدء العلاج، قبل أن يتحسَّن الوضع تدريجيًا مع الاستمرار والاستخدام الصحيح تحت إشراف الطبيب[10].
مثبطات الإنزيم المُحوّل للأنجيوتنسين
مُثبّطات الإنزيم المُحوِّل للأنجيوتنسين (ACE inhibitors) هي مجموعة من الأدوية التي تُستخدَم بشكل واسع في علاج عددٍ من الأمراض القلبية، أبرزها قصور القلب، من خلال تثبيط نشاط الإنزيم المُحوِّل للأنجيوتنسين II، ما يُقلّل من إنتاجه. يعمل هذا المُركَّب على تضييق الأوعية الدموية وزيادة ضغط الدم، ما يُساعد في تحسين وظيفة القلب عن طريق إرخاء الأوردة والشرايين، مؤديًا إلى خفض ضغط الدم وتقليل العِبْء على القلب، ومن ثم تحسين الأعراض وتقليل المضاعفات المرتبطة بقصور القلب. تشمل مثبّطات الإنزيم المُحوِّل للأنجيوتنسين عددًا من الأدوية، من أبرزها: الإينالابريل (Enalapril)، وليسينوبريل (Lisinopril)، والكابتوبريل (Captopril). قد تُسبِّب هذه الأدوية بعض الآثار الجانبية، مثل: السُّعال الجافّ، والدوخة، وارتفاع مستويات البوتاسيوم في الدم، وانخفاض ضغط الدم. وفي حالات نادرة، قد يحدث تورّمٌ وعائيّ، ما يستلزم التدخّل الطبي الفوري[11] (الشكل 1).
 [الشكل 1] آلية عمل مثبطات الإنزيم المحوّل للأنجيوتنسين
[الشكل 1] آلية عمل مثبطات الإنزيم المحوّل للأنجيوتنسين
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
حاصرات مستقبلات الأنجيوتنسين
تُستخدَم حاصرات مستقبلات الأنجيوتنسين (ARBs) في علاج قصور القلب لقدرتها على تخفيف العبْء المترتّب على القلب، الناتج من ارتفاع ضغط الدم. تعمل هذه الأدوية عن طريق منع تأثير الأنجيوتنسين II في مستقبلاته، ما يؤدي إلى إرخاء الأوعية الدموية وخفض ضغط الدم. يُسهم هذا التأثير في تحسين أعراض قصور القلب، وتقليل مضاعفاته بشكل مُشابِهٍ لمثبّطات الإنزيم المحوِّل للأنجيوتنسين II. ومن الأمثلة على حاصرات مستقبلات الأنجيوتنسين II المُستخدَمة في علاج قصور القلب: لوسارتان (Losartan) وڨالسارتان (Valsartan) وكانديسارتان (Candesartan).
تُفضَّل مثبطات الإنزيم المحوّل للأنجيوتنسين (ACE inhibitors) غالبًا على حاصرات مستقبلات الأنجيوتنسين II في علاج قصور القلب، بسبب فاعليتها في تقليل معدّلات الوفاة والمراضة. ومع ذلك، يستدعي ظهور السُّعال الجافّ، الذي يُعَدّ من أبرز الآثار الجانبية لمثبطات الإنزيم المُحوِّل للأنجيوتنسين، إلى التحويل إلى حاصرات مستقبلات الأنجيوتنسين، التي تُعَدّ خيارًا مناسبًا للمرضى، إذ تَقِلّ احتمالية تسبُّبِها في السُّعال[12].
عمومًا، قد تشترك المجموعتان في بعض الآثار الجانبية الأخرى، مثل: الدوخة، وانخفاض ضغط الدم، وارتفاع مستوى البوتاسيوم في الدم[13].
مثبّطات مستقبلات الأنجيوتنسين والنيبريلايسين
مُثبّطات مستقبلات الأنجيوتنسين والنيبريلايسين (ARNIs)، تركيبةٌ دوائيةٌ تحتوي على مجموعتَيْن مختلفتَيْن: الأولى حاصرات مستقبلات الأنجيوتنسين؛ والأخرى مثبّطات النبريلايسين. يؤدّي تثبيط مستقبلات الأنجيوتنسين IIإلى تقليل تأثير الأنجيوتنسين في ارتفاع ضغط الدم وتضخم القلب، في حين أن تثبيط النيبريلايسين يزيد مستويات الببتيدات الطبيعية مثل
الببتيدات الناتريوريتية {{الببتيدات الناتريوريتية (Natriuretic peptides): سلسلة هرمونات قَلْبية تُفرَز استجابةً لتمدّد جدار القلب، تعمل على توسيع الأوعية وزيادة إفراز الصوديوم والماء، وتُستخدَم بوصفها مؤشّرات تشخيصية وشدّةً مرضية في قصور القلب.}} التي تساعد على إدرار البول، وتوسيع الأوعية الدموية، وتقليل احتباس الصوديوم والماء. ومن الأمثلة على هذه التركيبة دواءٌ يحتوي على مزيجٍ من ساكوبيترول وڨالسارتان (Sacubitril & Valsartan)، يحمل الاسم التجاري إنتريستو (Entresto)[14].
تَنُصّ معظم الخطط العلاجية الحديثة على البدء به مع مجموعة أدوية أخرى لعلاج
فشل القلب ذي الكسر المنخفض {{فشل القلب ذو الكسر المنخفض (Heart failure with reduced ejection fraction, HfrEF): حالة سريرية تتميّز بعجز عضلة القلب عن ضخ الدم بكفاءة، مع انخفاض نسبة القذف البُطيني (Ejection Fraction, EF ≤ 40%)، ما يؤدي إلى تراكم السوائل وظهور أعراض احتقان الدم.}}، فقد أظهرت دراسة أنَّ نسبةً كبيرةً من المرضى أبدت تحسُّنًا واضحًا عند بدء استخدامه في أقرب وقت ممكن، ولمدّة لا تقلّ عن ثلاثة أشهر، مع تفضيله على أدوية مثبطات الإنزيم المحوّل للأنجيوتنسين (ACE inhibitors )، ذلك لأنه يُقلِّل خطر الإصابة بالوذمة الوعائية المرتبطة بهذا النوع من الأدوية كعرضٍ جانبيّ. يُذكَر كذلك أنه يُمنَع استخدامه لدى الحوامل. ولكن، يحول دون ذلك عادةً توافقُ الحالة المادية للمريض، إذ يُعرَف بأنه من الأدوية الأعلى سعرًا بين الخيارات الأُخرى[15].
مثبطات الناقل المشترك للصوديوم والغلوكوز من النوع الثاني
تُستعمَل مثبطات الناقل المشترك للصوديوم والغلوكوز من النوع الثاني (SGLT2-inhibitors) في علاج قصور القلب، وذلك لأنها أثبتت قدرتها على تحسين الحالة الوظيفيّة للقلب وتقليل خطر الوفاة أو الدخول إلى المستشفى. يعتمد مبدأ عملها على تثبيط الناقل المشترك للصوديوم والغلوكوز، المسؤول عن إعادة امتصاص أكثر من 90 في المئة من الغلوكوز المُفلتَر المُرتبِط بالصوديوم، ما يُقلِّل من مستويات السكّر في الدم، عن طريق زيادة طرحه في البول برفقة الصوديوم، مُسبّبًا نتيجةً لذلك إدرارَ البول والصوديوم.
مِن أشهرِ أدوية هذه المجموعة دواء إمباغليفلوزين (Empagliflozin) وداباغليفلوزين (Dapagliflozin)، المُستخدَمان في جميع أنواع قصور القلب.
تُعَدّ مثبطات الناقل المشترك للصوديوم والغلوكوز من النوع الثاني (SGLT2 inhibitors) أدويةً فعّالةً وآمنةً نسبيًا، إلا أنها قد تُسبِّب بعض الآثار الجانبية التي تتطلّب الحذر، والتي تشمل: الالتهابات الفطرية في الجهاز البولي التناسلي نتيجة زيادة طرح الغلوكوز في البول؛ والتهابات المسالك البولية بدرجة طفيفة؛ وانخفاض ضغط الدم بسبب تأثيرها المُدِرّ للبول، ما يستدعي الانتباه لدى مرضى قصور القلب الذين يتناولون مدرّات البول؛ وقد تؤدّي في حالات نادرة إلى
الحماض الكيتوني السكري منخفض الغلوكوز {{الحماض الكيتوني السكري منخفض الغلوكوز (Euglycemic Diabetic Ketoacidosis, EDKA): حالة حماض أيضي خَطِرة عند مرضى السكّري، تتميّز بتكوُّنِ أجسام كيتونية عالية مع مستويات غلوكوز دم طبيعية أو شبه طبيعية، غالبًا بسببِ أدويةٍ مثبّطة لنواقل الصوديوم غلوكوز (SGLT2) أو الصيام الطويل.}}. لذلك، يُمنَع استخدامها في مرضى السكّري من النوع الأول، أو مَن لديهم تاريخ سابق مع هذه الحالة. ويُفضَّل إيقافها مؤقتًا قبل العمليات الجراحية أو في أثناء الوعكات الصحية الحادّة. كذلك يجب تعديل الجرعة أو إيقاف الدواء في حالات القصور الكلوي المتقدّم لتجنُّبِ المضاعفات[16].
مدرّات البول
تُعَدّ
مدرّات البول (Diuretics) أدويةً أساسيةً في علاج قصور القلب، إذ تُساعِد على تقليل احتباس السوائل، ما يُخفِّف الوذمة وضيق التنفُّس ويُقلِّل الضغط على القلب. ومن أبرز أنواعها، مدرّاتُ البول الموفّرة للبوتاسيوم (Potassium-sparing diuretics) مثل سبيرونولاكتون (Spironolactone). يعمل سبيرونولاكتون على منع تأثير هرمون الألدوستيرون (Aldosterone) في الكلى، ما يُقلّل إعادة امتصاص الصوديوم ويزيد طرح البوتاسيوم، مُسهِمًا بذلك في تحسين الأعراض وتقليل احتباس السوائل، والحدّ من دخول المستشفى لدى مرضى قصور القلب. يُراعى الحذر عند استخدامه في بعض حالات قصور الكلى[17].
كذلك تُعطى مُدِرّاتُ البولِ العُروِيَّة (Loop Diuretics) مثل الفوروسيميد (Furosemide) لمرضى قصور القلب عند وجود احتباس سوائل ووذمة، إذ تُقلِّل حجم الدم الوريدي، وتُخفِّف الضغط على القلب، وتُساعد كذلك في تخفيف الأعراض وتحسين راحة المريض. يتطلّب استخدامها مراقبة ضغط الدم، ووظائف الكلى، ومستويات الشوارد. ولتحقيق أفضل النتائج، تُستخدَم غالبًا مع أدوية أخرى لقصور القلب[18].
حاصرات قنوات الكالسيوم
تعمل حاصرات قنوات الكالسيوم (Calcium Channel Blocker, CCBs) على منع دخول الكالسيوم إلى خلايا عضلة القلب والأوعية الدموية، ما يؤدّي إلى إبطاء معدّل ضربات القلب وارتخاء الأوعية الدموية. يجب تجنُّب استخدام الجيل الأول منها مثل نيفيديبين (Nifedipine) وڨيراباميل (Verapamil) وديلتيازيم (Diltiazem) في مرضى قصور القلب مع انخفاض الكسر القذفي، لأنها لا تُحسِّن وظيفة القلب أو تُقلّل الوفيات، وقد تزيد الحالة سوءًا. أما بعض أدوية الجيل الحديث مثل أملوديبين (Amlodipine) وفيلوديبين (Felodipine)، فيمكن استخدامها بأمان للسيطرة على ضغط الدم من دون التأثير سلبًا في القلب[19].
علاجات أخرى
يُمكِن أن تُضاف بعض الأدوية عند الحاجة مثل
إيڤابريدين {{إيڨابريدين (Ivabradine):
دواء قَلْبي متخصّص، يعمل من خلال تثبيط التيار البطيء (Funny current, If) في العقدة الجيبية (SA node)، ما يؤدي إلى إبطاء معدّل ضربات القلب، من دون التأثير في قوة انقباض البُطَيْن أو ضغط الدم. يُستخدَم في قصور القلب المزمن.}}، الذي يعمل بوصفه مثبّطًا انتقائيًا للتيار المُزيل للاستقطاب (If inhibitor) في العقدة الجيبية الأذينية، ما يؤدي إلى تقليل معدل نبض القلب وتحسين الأعراض لدى مرضى قصور القلب المزمن. علاوة على
الديجوكسين (Digoxin) الذي يُثبّط إنزيم الصوديوم/ البوتاسيوم أدينوسين ثلاثي الفوسفاتاز (Na⁺/K⁺-ATPase) في خلايا عضلة القلب، ما يزيد من تركيز الكالسيوم داخل الخلايا، ويؤدي إلى تحسين النتاج القلبي وتخفيف الأعراض لدى مرضى قصور القلب، خصوصًا إذا كان مصحوبًا باضطرابات النظم مثل الرجفان الأذيني.[20]
العلاجات غير الدوائيّة
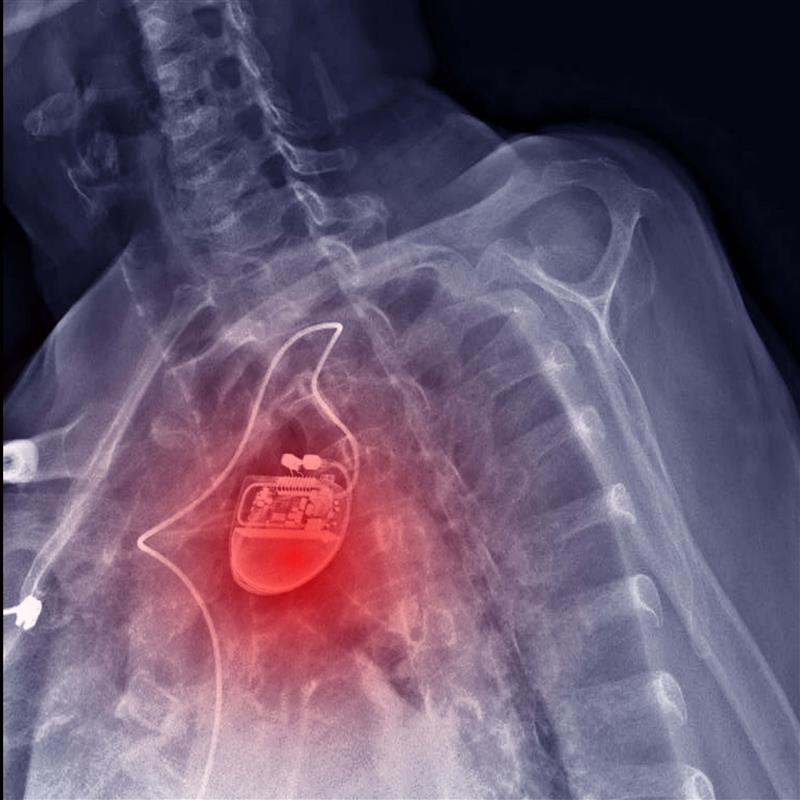 [الشكل 2] جهاز إعادة تزامن القلب
[الشكل 2] جهاز إعادة تزامن القلب
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
العلاج بإعادة تزامن القلب
يُستخدَم العلاج بإعادة تزامن القلب (Cardiac resynchronization therapy, CRT) في المرضى الذين يعانون من قصور القلب والاضطراب في نظام التوصيل الكهربائي القلبي، وذلك من خلال زرع جهاز صغير تحت الجلد في منطقة الصدر، يُسمّى مُنظِّم ضربات القلب ثنائي البطين (Biventricular Pacemaker)[21]. يقوم مبدأ عمل هذا الجهاز على إرسال إشارات كهربائية بسيطة تُحفِّز كلا البُطينَيْن الأيمن والأيسر على الانقباض في الوقت ذاته، ما يؤدي إلى تحسين الانقباض القلبي وزيادة النتاج القلبي، وتخفيف الأعراض مثل ضيق التنفّس والتعب. ولكن، توجد بعض المخاطر التي يجب أن تُوضَع في الحسبان، مثل تغيُّر موقع الجهاز، والنزيف أو التورم، وإخفاق الجهاز[22] (الشكل 2).
جهاز مزيل الرجفان القابل للزرع
.jpg) [الشكل3] جهاز مزيل الرجفان القابل للزرع
[الشكل3] جهاز مزيل الرجفان القابل للزرع
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
جهاز مزيل الرجفان القابل للزرع (ICD-Implantable Cardioverter Defibrillator) هو جهاز إلكتروني صغير يُزرَع تحت الجلد في منطقة الصدر لمراقبة نظم القلب باستمرار، ويُستخدَم لعلاج اضطرابات نظم القلب الخَطِرة مثل
الرجفان البطيني {{الرجفان البطيني (Ventricular Fibrillation): اضطرابٌ كهربائيٌّ حادٌّ في البُطينَيْن، يتميّز بتقلّصات غير منظمة وعشوائية، ما يؤدي إلى توقُّفٍ فَعّالٍ لتدفُّقِ الدم، ويُشَكِّل حالةً طارِئةً تُهدّد الحياة}} وتسرّع البطين {{تسرّع البُطَيْن (Ventricular Tachycardia): إيقاعٌ قلبيٌّ سريعٌ وغير طبيعيٍّ ينشَأ في البطينَيْن، يؤدي إلى ضعف الضخ الدموي، وقد يتطوّر إلى الرجفان البطيني إذا لم يُعالج.}}. يقوم مبدأ عمله على تزويد القلب بتيّار أو شحنات كهربائية من شأنها إعادة ضربات القلب إلى وضعها الطبيعي، وإعادة إنعاش القلب عند توقّفه في المرضى الذين تعرّضوا لتوقف مفاجئ لعضلة القلب (Cardiac arrest)، من خلال إطلاق صدمة كهربائية فورية، ما يُسهم في منع الموت القَلْبي المفاجئ لدى المرضى المُعرَّضين لخطر مرتفع (الشكل 3)[23].
المراجع
Aggarwal, Monica et al. “Lifestyle Modifications for Preventing and Treating Heart Failure.”
Journal of the American College of Cardiology. vol. 72, no. 19 (12 November 2018). pp. 2391-2405.
Crespo-Leiro, Maria G. et al. “Advanced Heart Failure: A Position Statement of the Heart Failure Association of the European Society of Cardiology.”
European Journal of Heart Failure. vol. 20, no. 11 (2018). pp. 1505-1535.
DiPiro, Joseph T. et al.
Pharmacotherapy: A Pathophysiologic Approach. New York: McGraw Hill Professional, 2008.
Farzam, Khashayar, and Arif Jan. “Beta Blockers.” StatPearls. 22/8/2023. at:
https://acr.ps/1L9B9VM
Heidenreich, Paul A. et al. “2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines.”
Journal of the American College of Cardiology. vol. 79, no. 17 (2022). e263-421.
Littler, W. A. & D. J. Sheridan. “Placebo Controlled Trial of Felodipine in Patients with Mild to Moderate Heart Failure. UK Study Group.”
Heart. vol. 73, no. 5 (May 1995). pp. 428-433.
Martín Mojarro, Enrique, et al. “Use of Digoxin in the Emergency Department to Treat Patients with Acute Heart Failure and Its Impact on Short-Term Outcomes.”
Emergencias. vol. 35, no. 6 (2023). pp. 437–446.
McDonagh et al. “2021 ESC Guidelines for the Diagnosis and Treatment of Acute and Chronic Heart Failure.”
European Heart Journal. vol. 42, no. 36 (2021). pp. 3599–3726.
New York Heart Association. “Classes of Heart Failure.” at:
https://acr.ps/1L9B9zz
Packer, Milton et al. “Effect of Amlodipine on Morbidity and Mortality in Severe Chronic Heart Failure."
New England Journal of Medicine. vol. 335, no. 15 (1996).
Packer, Milton, et al. “Effect of Amlodipine on Morbidity and Mortality in Severe Chronic Heart Failure.”
New England Journal of Medicine. vol. 335, no. 15 (1996).
Russo, Andrea M. et al. “ACCF/HRS/AHA/ASE/HFSA/SCAI/SCCT/SCMR 2013 Appropriate Use Criteria for Implantable Cardioverter-Defibrillators and Cardiac Resynchronization Therapy: A Report of the American College of Cardiology Foundation Appropriate Use Criteria Task Force, Heart Rhythm Society, American Heart Association, American Society of Echocardiography, Heart Failure Society of America, Society for Cardiovascular Angiography and Interventions, Society of Cardiovascular Computed Tomography, and Society for Cardiovascular Magnetic Resonance.”
Journal of the American College of Cardiology. vol. 61, no. 12 (March 2013). pp. 1318-1368.
Wang, Yiwen et al. “Effects of the Angiotensin‐Receptor Neprilysin Inhibitor on Cardiac Reverse Remodeling: Meta‐Analysis.”
Journal of the American Heart Association. vol. 8, no. 13 (2019). e012272
Yancy, Clyde W., Michael R. Jessup, Bozena M. Bozkurt, David L. Butler, Gheorghe Dorobantu, John M. Fonarow, et al. “2013 ACCF/AHA Guideline for the Management of Heart Failure: Executive Summary.”
Circulation. vol. 128, no. 18 (2013).
[1] Paul A. Heidenreich et al., “2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines,”
Journal of the American College of Cardiology, vol. 79, no. 17 (2022), e263-421.
[2] New York Heart Association, “Classes of Heart Failure,” accessed on 29/3/2026, at:
https://acr.ps/1L9B9zz
[3] Ibid.
[4] Maria G. Crespo-Leiro et al., “Advanced Heart Failure: A Position Statement of the Heart Failure Association of the European Society of Cardiology,”
European Journal of Heart Failure, vol. 20, no. 11 (2018), pp. 1505-1535.
[5] McDonagh et al. “2021 ESC Guidelines for the Diagnosis and Treatment of Acute and Chronic Heart Failure.”
European Heart Journal. vol. 42, no. 36 (2021), pp. 3599–3726.
[6] Monica Aggarwal et al., “Lifestyle Modifications for Preventing and Treating Heart Failure,”
Journal of the American College of Cardiology, vol. 72, no. 19 (12 November 2018), pp. 2391-2405.
[7] Ibid.
[8]Ibid.
[9] Khashayar Farzam and Arif Jan, “Beta Blockers,”
StatPearls, 22/8/2023, accessed on 29/3/2026, at:
https://acr.ps/1L9B9VM
[10] Ibid
[11] Clyde W. Yancy et al., “2013 ACCF/AHA Guideline for the Management of Heart Failure: Executive Summary,"
Circulation, vol. 128, no. 18 (2013).
[12] Ibid.
[13] Ibid.
[14] Yiwen Wang et al., “Effects of the Angiotensin‐Receptor Neprilysin Inhibitor on Cardiac Reverse Remodeling: Meta‐Analysis,”
Journal of the American Heart Association, vol. 8, no. 13 (2019), e012272.
[15] Ibid.
[16] Ibid.
[17] Clyde W. Yancy et al., “2013 ACCF/AHA Guideline for the Management of Heart Failure: Executive Summary,"
Circulation, vol. 128, no. 18 (2013).
[18] Ibid.
[19] W. A. Littler & D. J. Sheridan, “Placebo Controlled Trial of Felodipine in Patients with Mild to Moderate Heart Failure. UK Study Group,”
Heart, vol. 73, no. 5 (May 1995), pp. 428-433; Milton Packer et al., “Effect of Amlodipine on Morbidity and Mortality in Severe Chronic Heart Failure,"
New England Journal of Medicine, vol. 335, no. 15 (1996).
[20] Enrique Martín Mojarro et al., “Use of Digoxin in the Emergency Department to Treat Patients with Acute Heart Failure and Its Impact on Short-Term Outcomes,”
Emergencias, vol. 35, no. 6 (2023), pp. 437-446; Akshay Maharaj et al., “Effect of Ivabradine on Heart Failure: A 2024 Meta-Analysis,”
Cureus, vol. 17, no. 1 (2025), e77346.
[21] Andrea M. Russo et al., “ACCF/HRS/AHA/ASE/HFSA/SCAI/SCCT/SCMR 2013 Appropriate Use Criteria for Implantable Cardioverter-Defibrillators and Cardiac Resynchronization Therapy: A Report of the American College of Cardiology Foundation Appropriate Use Criteria Task Force, Heart Rhythm Society, American Heart Association, American Society of Echocardiography, Heart Failure Society of America, Society for Cardiovascular Angiography and Interventions, Society of Cardiovascular Computed Tomography, and Society for Cardiovascular Magnetic Resonance,”
Journal of the American College of Cardiology, vol. 61, no. 12 (March 2013), pp. 1318-1368.
[22] Ibid.
[23] Ibid.