تشوّهات العمود الفقري هي انحناءات غير طبيعية تصيب العمود الفقري، قد تنشأ لأسباب وراثية، أو هرمونية، أو عصبية عضلية، أو تعويضية. ويُكشَف عنها عادةً بالفحص السريري، وتُحدَّد خطورتها حسب شدة الانحناء. ويُؤكَّد التشخيص غالبًا بالأشعة السينية.
أما العلاج فيعتمد على شدّة الحالة، فقد يقتصر على المراقبة الدورية، أو يتطلّب تدخُّلًا جراحيًا في الحالات الأشدّ.
أما تشوُّهات الجمجمة، فتنشأ عن نموّ غير طبيعي للرأس، بسبب التحام مبكّر أو غير طبيعي لأحد مفاصل الجمجمة؛ ما يؤثر في نموّ الدماغ والجمجمة، ويُغيّر الشكل الطبيعي للرأس. ومن أبرز هذه التشوّهات تعظُّم الدُّروز المبكّر، وتُشخَّص بوساطة الأشعة السينية والتصوير المقطعي. تتراوح الخيارات العلاجية بين ارتداء خوذة تقويمية مُخصَّصة للرأس والتدخُّل الجراحي، وفقًا لشدّة الحالة. وفي حال عدم تلقّي العلاج، قد تؤدي هذه التشوّهات إلى تشوُّهٍ دائمٍ في الرأس والوجه، وتأخُّرٍ في النموّ، وضعفِ الإدراك، وفقدان البصر، علاوة على نوبات صرع أو صداع.
تعريفها
تشوّهات العمود الفقري (Spinal deformities) هي انحناءات غير طبيعية في العمود الفقري، قد تحدُث لأسباب وراثية، أو هرمونية، أو عصبية عضلية، أو تعويضية لقِصَر أحد الأطراف مقارنةً بالآخر. في المقابل، تُعرَّف تشوّهات الجمجمة (Cranial deformities) بأنها نموّ غير طبيعي للرأس عند التحام أحد مفاصل الجمجمة مبكرًا أو بطريقة غير طبيعية، ما يؤثر في نموّ الدماغ والجمجمة، ويُسبّب تغيُّرًا في التشكيل الطبيعي للجمجمة، ويؤدّي إلى عدة تشوّهات[1].
تشريح العمود الفقري
يَمتَدّ الظهر من الجمجمة (Skull) إلى قمّة العُصْعُص (Coccyx)، ويشكِّل السطحَ الخلفيَّ للجذع. ويحتضن الجزءُ العلويُّ من الظهر الكتف والعضلات التي تربط الكتف بالجذع؛ ما يُشكّل هيكلًا داعمًا وحاميًا. يُعَدّ العمود الفقري (Spinal column) الدعامة الأساسية للجسم (الشكل 1)، إذ يؤدي دورًا حيويًا في دعم الجمجمة والأطراف العلوية والقفص الصدري، وينقُلُ وزنَ الجسم إلى الأطراف السُّفلية من خلال الحزام الحَوْضي، ويُوفّر حماية كبيرة للحبل الشوكي (Spinal cord) وجذور الأعصاب الشوكية والأغشية السحائية التي بداخله، ما يساعد في تجنُّب تعرُّضها للإصابات، ويضمن سلامة الإحساس والحركة العصبيَّيْن[2]. ويتألّف العمود الفقري من 33 فقرة، مقسّمة إلى خمس مناطق: سبع فقرات عنقية (Cervical vertebrae)؛ واثنتي عشرة فقرةً صدرية(Thoracic vertebrae) ؛ وخمس فقرات قطنية (Lumbar vertebrae)؛ وخمس فقرات عجزية (Sacrum vertebrae) تندمج لتشكيل العجز؛ وأربع فقرات عصعصية (Coccyx vertebrae) تندمج عادةً الفقرات السفلية الثلاث منها. وتتّصل هذه الأجزاء بعضها ببعض عبر عدد من المفاصل؛ ما يمنح العمود الفقري مرونةً عالية[3].
يَظهَر العمود الفقري للبالغين بأربعة انحناءات متميّزة (الشكل 1):
- الانحناءات الأولية (ذات التقعُّر الأمامي): تشمل الانحناءات الصدرية والعَجْزية، وتظلّ كما هي منذ النموّ الجنيني.
- الانحناءات الثانوية (التحدُّب الخَلفي): تشمل الانحناءات العُنقية (الرقبية) والقَطَنية التي تتطوّر بعد الولادة، عندما يبدأ الطفل برفع رأسه والجلوس والوقوف. وتُعَدّ هذه الانحناءات ضروريةً لتوازن مركز ثقل الجسم والمحافظة على الوضعية المستقيمة.
يميل الانحناء القَطَنيّ ليكون أكثر بروزًا لدى الإناث، ولا سيما خلال الحمْل، إذ تتكيّف الفقرات للحفاظ على التوازن. ومع تقدُّم العمر، يحدث تنكُّس في الأقراص بين الفقرات؛ ما يؤدي إلى انخفاض تدريجي في الانحناءات[4].
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
تشوّهات العمود الفقري
الجنف
الجنف (Scoliosis) انحناء جانبي للعمود الفقري مع دوران في الفقرات. يحدث غالبًا في الفقرات الصدرية أو القَطَنية، ويزداد مؤدِّيًا إلى تشوّهات ملحوظة خلال أوقات النموّ السريع (المراهقة). ويُعَدّ الجنفُ مجهولُ السّببِ الأكثرَ شيوعًا، إذ يؤثر غالبًا في الإناث، وقد يؤدي إلى عدم تناسقٍ في الجسم، ويَظهَر في اختلاف مستوى الكتفَيْن أو الخصر. يُعتمَد على اختبار آدم للانحناء الأمامي للكشف عن الجنف، إذ يمكن أن يُظهِر ما يُعرف بالحدبة الضلعية أو الحدبة القَطَنية. ويحدُث الألم نتيجة التآكل أو الضغط أو تهيُّج أقراص العمود الفقري وأعصابه. وفي الحالات المتقدّمة، قد يتسبَّب الجنف في مشكلات تنفُّسية أو في إجهاد للقلب (الشكل 2)[5].
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
أسباب الجنف
السّببُ الدّقيقُ للجنف مجهول، لكنه قد يكون مُرتبِطًا بالعوامل الوراثية واختلافات النموّ في الهياكل الفقرية، علاوة على احتمال وجود عوامل هرمونية، أو عصبية عضلية، مثل شلل العضلات بسبب شلل الأطفال؛ أو أسباب خَلْقية، مثل وجود نصف فقرة (العَجز عن تكوُّن فقرة مكتمِلة)؛ أو أسباب تعْويضية، مثل قِصَر إحدى الساقَيْن أو أمراض الورك، حين يتكيّف الجسم للحفاظ على التوازن[6].
تشخيص الجنف
يُكشَف عن الجنف باستخدام فحص انحناء آدم الأمامي، وتعتمد خطورته على شدة الانحناء الذي يُعاني منه المريض، وقد يؤثر في وظائف القلب والرئة (الشكل 3). ويُؤكَّد وجود الجنف عبر الأشعة السينية التي تُستخدَم لقياس
زاوية كوب {{زاوية كوب: (Cobb angle) هي المعيار المُستخدَم لتحديد شدّة انحناء العمود الفقري عند الإصابة بالجنف. تُحسَب الزاوية بين نهايتَي الفقرة العُليا والسُّفلى المنحرفة، وتُشكّل معيارًا لتقييم شدّة الانحناء وخيارات العلاج، إذ تُشير القِيَم الأكبر إلى انحناء أشدّ.}}، ما يوضح مدى شدّة الانحناء (الشكل 4). كذلك تُسهم الفحوصات الروتينية للأطفال في سنّ المدرسة في الكشف المبكّر عن حالات الجنف[7].
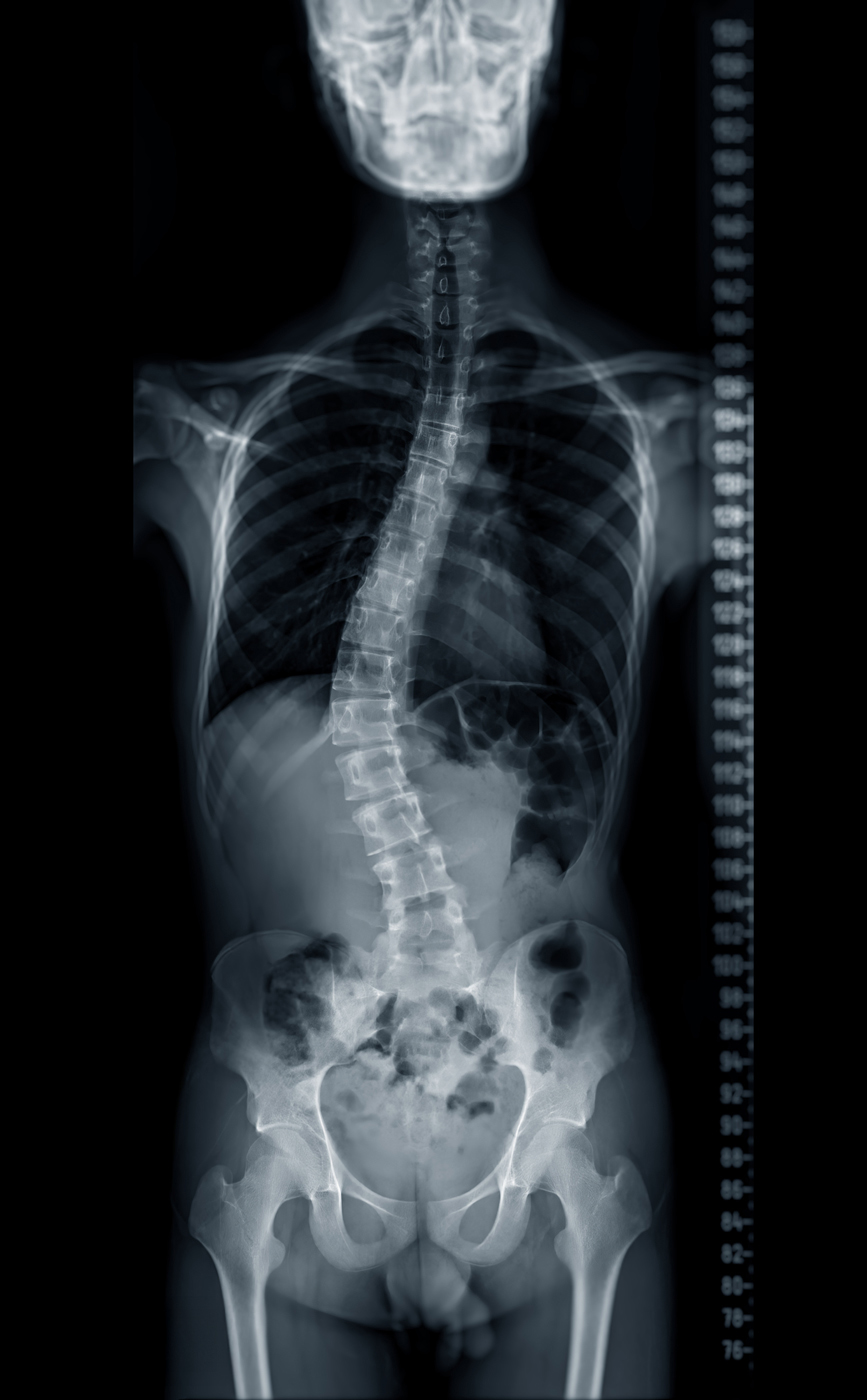 [الشكل 4] - تشخيص الجنف عبر الأشعة السينية
[الشكل 4] - تشخيص الجنف عبر الأشعة السينية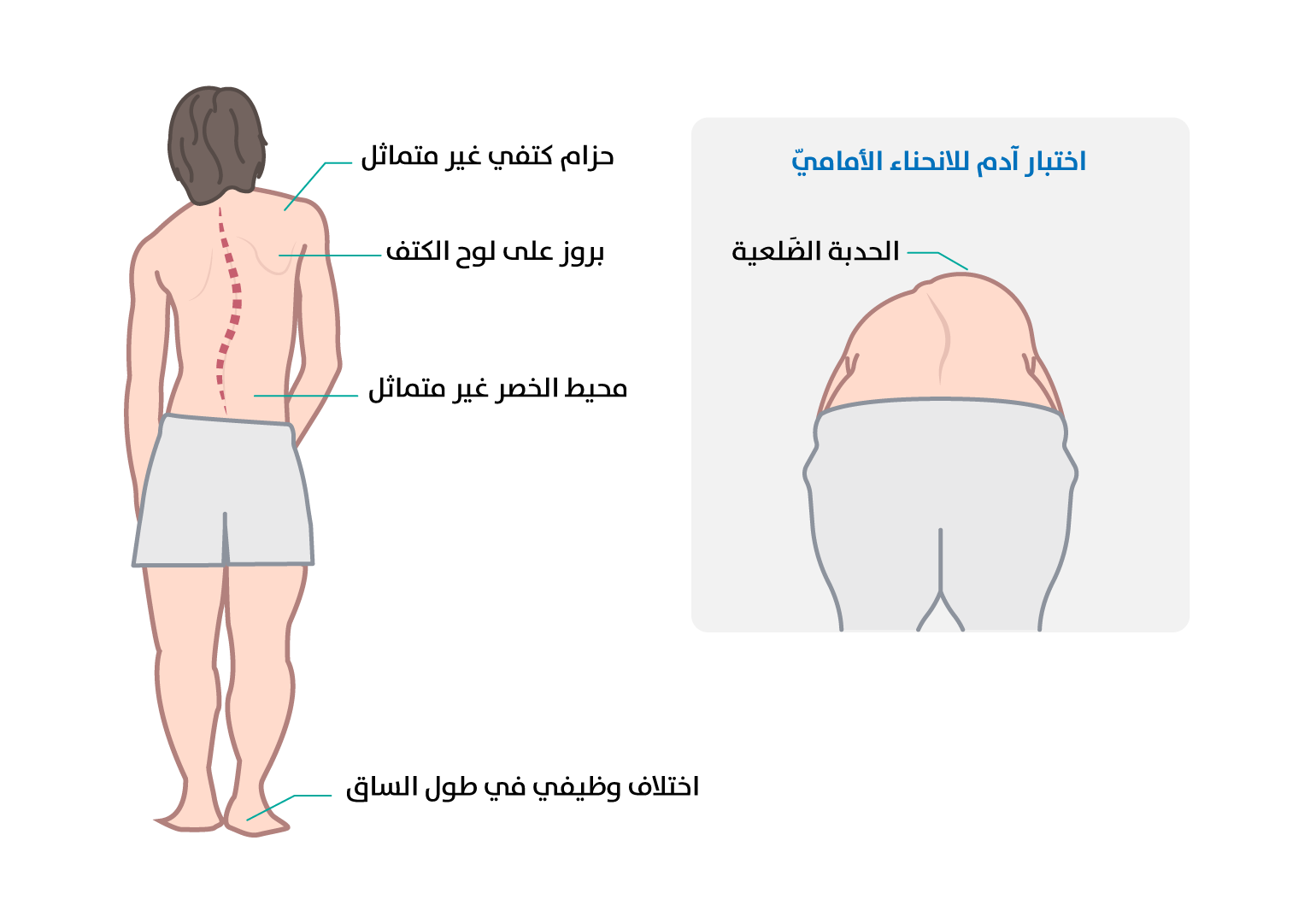 [الشكل 3] - فحص انحناء آدم الأمامي
[الشكل 3] - فحص انحناء آدم الأمامي
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
علاج الجنف
يعتمد علاج الجنف على شدة الانحناء؛ إذ يُنصَح بالمراقبة في الحالات البسيطة؛ وتُستخدَم الدعامات في الحالات المتوسطة للحدّ من تفاقُم الانحناء؛ أما في حالات الجنف الشديد، فقد يصبح التدخُّل الجراحي ضروريًا لتصحيح مُحاذاة العمود الفقري وتثبيته[8]. ويُنصَح بخضوع كل طفل في سنّ المدرسة لفحص جسدي للعمود الفقري، للتحرّي عنه مبكّرًا، إذ يُكتشَف الجنف في كثير من الأحيان مصادفة[9].
تركيب الجمجمة
تتكوّن جمجمة الرضيع حديث الولادة من صفائح عظْمية تفصل بينها الدُّروز (Sutures). ويُمكِّن هذا الترتيبُ الجمجمةَ من التشوّه المؤقت في أثناء الولادة، ويسمح بنموّ الدماغ في المستقبل، إذ يزداد حجمه أربعة أضعاف خلال أول عامَيْن من الحياة[10]. وهناك أربعة دُروز رئيسة، هي: الدَّرْز الجَبْهي الميتوبي، (Metopic suture)، والدَّرْز الإكْليلي (Coronal suture)، والدَّرْز السّهْمي (Sagittal suture)، والدَّرْز اللامي أو القذالي (Lambdoid suture) (الشكل 5). علاوة على ثلاثة دُروز أخرى ثانوية تُسهم في تطوّر الجمجمة، وهي: الدَّرْز الجَبْهي الأنْفي (Frontonasal suture)، والدَّرْز الصّدْغي الحَجْمي (Squamosal suture)، والدَّرْز الجَبْهي الوتدي Frontosphenoidal suture)[11]).
يُعَدّ
اليافوخ (Fontanelle) مكان التقاء الدُّروز في جمجمة الرضيع. يوجد اليافوخ الأمامي عند التقاء الدَّرْز السّهْمي والإكْليلي والجَبْهي معًا في الجزء الأمامي من الجمجمة، ويمكن جسُّه خلف الجبهة في المنتصف. أما اليافوخ الخلفي، فيتشكّل عند التقاء الدَّرْز السهْمي بالقذالي. ويحدُث إغلاق اليافوخ والدُّروز وفقَ نمطٍ مُحدَّد، إذ يُغْلق اليافوخ الخلفي في عمر شهْرَيْن؛ واليافوخ الجانبي الأمامي في عمر ثلاثة أشْهُر؛ واليافوخ الجانبي الخلفي في عمر عام واحد؛ واليافوخ الأمامي تقريبًا في عمر عامَين[12].
عادةً ما يُغْلَق الدَّرْز الجَبْهي في عمر عامَين، في حين تظل الدُّروز المتبقية مفتوحةً حتى البلوغ، أي بعد اكتمال نموّ الوجْه والجمجمة.
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
تشوّهات الجمجمة
تشوّهات الجمجمة هي نموّ الرأس بشكل غير طبيعي عند الالتحام المبكّر لأحد دُروز الجمجمة؛ ما يُسبّب تغيُّرًا في التشكيل الطبيعي للدماغ والجمجمة، فضلًا عن ظهور نتوء صلب من الرأس، وظهور عدة أنماط من التشوّهات، مثل: تعظم الدُّروز المبكّر (Craniosynostosis)، وتزورق الرأس (Scaphocephaly)، والرأس العريض (Brachycephaly)، والرأس المائل (Plagiocephaly)، والرأس المُثلّث (Trigonocephaly)، والرأس البُرجِيّ (Acrocephaly/ Oxycephaly/ Turricephaly)، وتشوّه البرسيم (Cloverleaf skull deformity/ Kleeblattschädel)، والرأس المُطاول (Dolichocephaly) (الشكل 6).[13]
يُحدَّد العلاج بناءً على شدة الحالة، ويتضمن في بعض الحالات استخدام خوذة مخصَّصة للرأس، وفي حالات أخرى التدخل الجراحي. وفي حال عدم خضوع المريض للعلاج، فإن ذلك يؤدي إلى حدوث تشوُّه دائمٍ في الرأس والوجه، وتأخُّرٍ في النموّ، وضعفٍ في الإدراك، وفقدانٍ للبصر، ونوبات صرع أو صداع.
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
تعظُّم الدُّروز المبكّر
تعظُّم الدُّروز المبكّر (Craniosynostosis) هو اضطراب يحدث عند الولادة، إذ يلْتحِم واحدٌ أو أكثر من المفاصل الليفية بين عظام جمجمة الطفل (الدُّروز الجمجمية) بشكل مبكّر، قبل أن يكتملَ تكوُّن دماغ الطفل، ما يؤدي إلى مظهر غير طبيعي للرأس[14].
يؤثر تعظُّم الدُّروز المبكّر في حالة واحدة من بين كل 2000 إلى 2500 ولادة حيّة على مستوى العالم. ويؤدي هذا الالتحام المبكّر إلى تقييد نموّ الجمجمة في الاتجاه العمودي على الدَّرْز المتأثر. وللتكيُّف مع نموّ الدماغ، يحدُث نموٌّ تعْويضي للجمجمة في اتجاهٍ مُوازٍ للدَّرز المتأثر. ويعتمد التشوّه الناتج في الجمجمة على نوع الدَّرْز المتأثر[15].
أنواعه وأسبابه
- تعظُّم الدُّروز المبكّر غير المتلازمي: هو النوع الأكثر شيوعًا من تعظُّم الدُّروز المبكّر، وسببه غير مَعْروف. ويُعتقَد أن له عوامل مشتركة بين الجينات والعوامل البيئية.
- تعظُّم الدُّروز المبكّر المتلازمي: يحدث بسبب بعض المتلازمات الوراثية، مثل
متلازمة أبرْت (Apert syndrome)، أو
متلازمة فايْفر (Pfeiffer syndrome)، أو
متلازمة كروزون (Crouzon Syndrome) التي يمكن أن تؤثر في تطوّر جمجمة الطفل. وعادةً ما تترافق هذه المتلازمات مع خصائص جسدية ومشكلات صحية أخرى[16].
أعراضه
عادةً ما تكون علامات تعظُّم الدُّروز المبكّر ملحوظةً عند الولادة، ولكنها تصبح أكثر وضوحًا خلال الأشهُر الأولى من حياة الطفل. وتَظهُر في صورة شكل غير طبيعي للجمجمة، أو ظهور نتوء صلب ومرتفع على طول الدَّرْز المتأثر[17].
مضاعفاته
إذا تُرِك تعظُّم الدُّروز المبكّر من دون علاج، فقد يؤدي إلى تشوُّهٍ دائم في شكل الرأس والوجه، وضعفٍ في تقدير الذات، والعزلة الاجتماعية، وارتفاع الضغط داخل الجمجمة (الضغط داخل القحف) الذي قد يؤدي إلى تأخُّر النمو، والضعف الإدراكي، وفقدان البصر، إضافة إلى نوبات صرع وصداع.
تشخيصه
يعتمد تشخيص تعظم الدروز المبكر بالدرجة الأولى على الفحص السريري، وتُسهم وسائل التصوير الطبي في توضيح التشوُّهات العظمية بدقة أكبر. ويُعَدّ التصوير المقطعي المحوسب (CT) الأداة الأكثر دقةً في تقييم الدُّروز الجمجمية، مقارنةً بالأشعة السينية البسيطة (X-ray)[18].
يمكن اللجوء إلى التصوير بالموجات فوق الصوتية بوصفه خيارًا أقلّ تكلُفة، غير أن دقّته تعتمد بشكل كبير على خبرة الفني القائم بالفحص. كذلك تُستخدَم القياسات الرأسية (Cephalometrics) لتتبُّع نموّ الرأس عبر الزمن، وذلك باستخدام تقنية التصوير الشعاعي القياسي مع جهاز خاص يُسمّى
جهاز قياس الجمجمة {{جهاز قياس الجمجمة: (Cephalometer) أداة دقيقة لقياس الأبعاد القحفية والوجهية، تُستخدَم في طب الأسنان وتقويم الأسنان وطب الأطفال لتقييم النموّ والتشوّهات الهيكلية بدقة، وإعداد خطط العلاج المناسبة.}}، إذ يُثبّت الرأسَ قضيبان في القناة السمعية الخارجية، وقضيب ثالث على الدَّرْز الجَبهي الأنفي، ما يمنع حركته في أثناء التصوير. تُلتقَط بعد ذلك صورٌ أمامية وجانبية لتحديد معالم الهيكل العظمي ومقارنتها بالقِيَم الطبيعية، أو بقياسات المريض نفسه في أوقات مختلفة. ويوجد كذلك الفحص الجيني للكشف عن الطفرات الجينية، ولا سيما في الحالات المتلازمية[19].
علاجه
[الشكل 7]
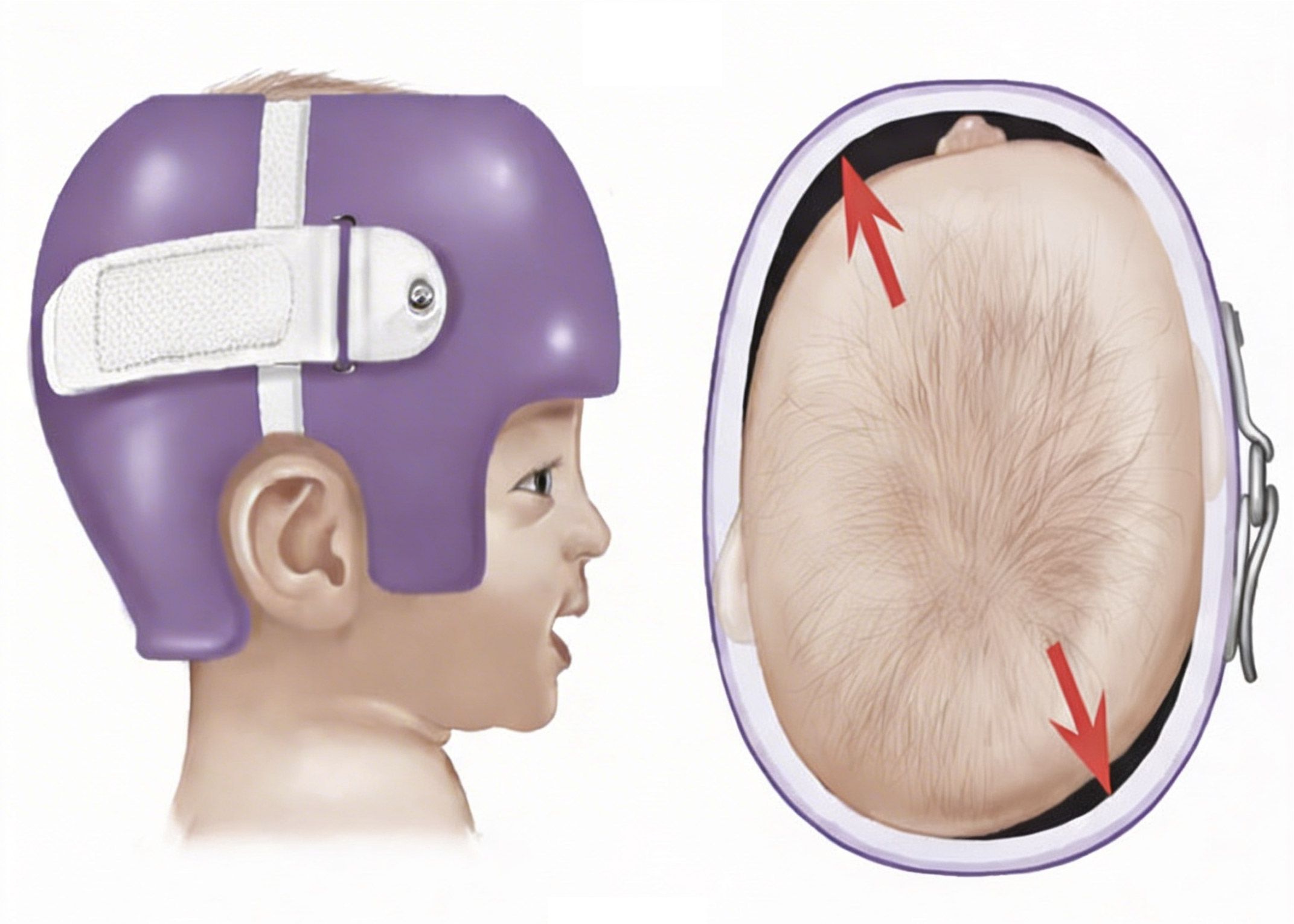 خوذة تقويم الجمجمة
خوذة تقويم الجمجمة
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
قد لا تحتاج الحالات الخفيفة إلى علاج، ويمكن استخدام الخوذة التقويمية للجمجمة (Cranial orthosis) المُصمَّمة بشكل خاص لتعديل شكل الجمجمة (الشكل 7). وبالنسبة إلى معظم الأطفال، يُعَدّ التدخُّل الجراحي العلاج الأساسي، إذ يُجريه فريق مُختَص بجراحة الرأس والوجه والدماغ. ويُفضَّل إجراء الجراحة في سنٍّ مُبكّرة، وقد تُجرى للأطفال حتى عمر ستة أشهر. ويُمكن إجراؤها باستخدام المنظار، من خلال إدخاله عبر شقوق صغيرة في فروة الرأس، ثم يُزيل الجرّاحُ الدَّرْزَ المتأثرَ للسماح للدماغ بالنموّ بشكل صحيح. يتميّز الإجراء بالمنظار بحدوث شقٍّ صغير مقارنةً بالجراحة المفتوحة التي تُجرى عمومًا للأطفال الذين جاوز عمرهم ستة أشهر، إذ يُحدِث الجرّاح شقًّا في فروة الرأس والعظام الجمجمية، ثم يُعيد تشكيل الجزء المتأثر من الجمجمة. بعد ذلك، تُثبَّت الجمجمة في مكانها بصفائح ومسامير قابلة للامتصاص، وقد تُستخدَم الخوذة بعد الجراحات الطفيفة لتشكيل الجمجمة. في معظم الأحيان، يحتاج المريض إلى عملية واحدة فقط، ولكن في الحالات المُعقّدة، قد يتطلّب تصحيحُ شكل رأس الطفل عدّة عمليات جراحية. ويُحقّق كلا النوعَيْن من العمليات عادةً نتائجَ تجميلية جيدة، مع مخاطر مُنخفضة للمضاعفات. وفي كل الأحوال، يجب تقديم الدعم للطفل، من خلال ما تقدّمه الفِرَق الطبية والعائلات لتخطّي هذا التحدي، علاوة على أن التدخُّل المبكّر يمكن أن يساعد في تحسين نتائج النموّ العقلي والجمالي للأطفال المُصابين[20].
الرأس المائل الموضعي والرأس المائل الناتج من تعظُّم الدُّروز المبكّر
الرأس المائل الناتج من تعظُّم الدُّروز المبكّر (Synostotic plagiocephaly) يحصل بسبب الالتحام الأُحادي للدَّرز الإكليلي أو القذالي؛ ما يؤدي إلى تسطُّح الجبْهة، وارتفاع الحاجب في الجهة المتأثرة، مع بروز الجبهة المقابلة إلى الأمام. ويُعَدّ الرأس المائل الموضعي (التسطُّح الموضعي، Deformational plagiocephaly) حالة شائعةً بين الأطفال حديثي الولادة، وتظهر عادةً في المناطق القذالية أو الجانبية من الجمجمة. وقد يُخلَط بين هذا النوع من التسطُّح وبين الرأس المائل الناتج من تعظُّم الدُّروز المبكّر. ويُمكن أن تنشأ هذه الحالات نتيجة وضعيات نوم مُعيّنة - مثل النوم على الظهر - تُستخدَم للوقاية من
متلازمة الموت المفاجئ للأطفال الرضّع (Sudden infant death syndrome, SIDS) (الشكل 8)[21].
[الشكل 8]
 الرأس المائل الموضعي والرأس المائل الناتج من تعظُّم الدُّروز الباكر
الرأس المائل الموضعي والرأس المائل الناتج من تعظُّم الدُّروز الباكر
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
تُشير الدراسات إلى أن التسطح الموضعي للجمجمة يحدث عند الولادة لدى نسبة كبيرة من الأطفال، فقد لُوحظ لدى 13 في المئة من الأطفال المفردين، و56 في المئة من التوائم. ومن الملاحظ أن التسطُّح الموضعي عند الولادة يمكن أن يؤدي إلى الرأس المائل الخلفي التشوّهي في المرحلة المبكّرة من العمر (بين شهرَيْن إلى ثلاثة أشهر).
ثمة عوامل عديدة مرتبطة بالتسطُّح الموضعي للجمجمة، من أهمها جنس المولود؛ فقد وُجِد أن الذكور يتأثّرون بالتسطُّح الموضعي بشكل أكبر من الإناث. ويظهر التأثير في الجهة اليُمنى من الرأس أكثر من الجهة اليسرى. ويرتبط التسطُّح الموضعي كذلك بحالات أُخرى، مثل: حنف القدم (Club foot)، وتأخُّر النموّ الحركي، والحمل الأوّل، والمخاض الطويل، والولادة المعاونة (Assisted labour)[22].
ومن أبرز الاختلافات بين التسطُّح الموضعي والتسطُّح الناتج من تعظُّم الدُّروز المبكّر:
- وضعية الأذن: تميل الأذن في التسطُّح الموضعي إلى الإزاحة إلى الأمام، بعيدًا عن المنطقة المسطّحة من الرأس. أما في حالة الرأس المائل الناتج من تعظُّم الدُّروز المبكّر، فقد تكون مائلة نحو الجانب المتأثر أو بعيدًا عنه، حسب نوع تعظُّم الدُّروز.
- شكل الرأس: في حالة الرأس المائل الناتج من تعظُّم الدُّروز المبكّر، يظهر الرأس بشكل شبه منحرف عند النظر إليه من الخلف، وذلك نتيجة عدم نموّ أحد جوانب الجمجمة بسبب إغلاق الدُّروز المبكّر. في المقابل، في التسطُّح الموضعي، يظلّ شكل الرأس طبيعيًا عند النظر إليه من الخلف، حيث يكون التسطُّح موضعيًا في أحد الجوانب، من دون تشوّه عام لشكل الجمجمة[23].
للتشخيص التأكيدي بين التسطُّح الموضعي والتسطُّح الناتج من تعظُّم الدُّروز، يُنصَح باستخدام فحوصات إشعاعية، مثل الأشعة السينية أو الموجات فوق الصوتية للجمجمة، للتحقُّق ما إذا كانت الدُّروز الجمجمية مفتوحة أم مغلقة، ثم الحكم بناءً على ذلك.
أما العلاج، فيكون باتّباع الطرق الآتية:
- العلاج المُحافظ: يُعالَج التسطُّح الموضعي في معظم الحالات عن طريق تغيير وضعية الطفل بشكل مُنتظَم في أثناء النوم والراحة، ما يساعد في توزيع الضغط بشكل متساوٍ على الجمجمة، ومنع استمرار التشوُّه[24].
- الخوذة العلاجية: في الحالات الشديدة أو التي لا تستجيب للعلاج المحافظ، قد يُوصى باستخدام خوذة مُصمَّمة خِصّيصى لتقويم شكل الجمجمة. وتشير الدراسات إلى أن العلاج بالخوذة يُحقّق تصحيحًا بشكل أسرع وأكبر مقارنةً باستخدام تغيير الوضعية فقط[25].
- العلاج الطبيعي: تشير الدراسات إلى أن إضافة العلاج الطبيعي، مثل تمارين تقوية عضلات الرقبة والتمدُّد وتغيير الوضعية، يمكن أن تزيد من فاعلية العلاج، إذ يُعتقَد أن تقوية عضلات الرقبة قد تساعد في تحسين الوضعية العامّة للطفل، ومن ثَمّ في تقليل تأثير التسطُّح الموضعي[26].
تَزوْرُق الرأس
يحدُث تَزَوْرُق الرأس، أو كما يُعرف كذلك بتطاوُل الرأس أو استطالة الجُمْجمة أو الجُمجمة ذات شكل القارب، نتيجة الالتحام المبكّر للدَّرز السهمي في منتصف الجمجمة؛ ما يؤدي إلى نقصان عرضها واستطالة المحور الأمامي - الخلفي لها. ويُعَدّ تَزَوْرُق الرأس من أشيع حالات تعظُّم الدُّروز المبكّر، فقد تصل نسبته إلى 50 في المئة، ويُقدَّر انتشاره بحالة واحدة بين كُلّ 2000 ولادة حية (الشكل 9)[27].
لا يزال السبب وراء الالتحام المبكّر للدّروز غير مفهوم بصورة كاملة، ولا سيما في الحالات التي لا يكون فيها هذا الخلل جزءًا من متلازمةٍ تضُمّ تشوُّهات أخرى في الجسم. ويعتقد العلماء أن ثمة عواملَ قد تُسهم في هذا الخلل، كالطفرات الجينية، أو الاضطرابات الأيضية، أو التعرّض لموادّ ضارّة خلال الحمل، أو التدخين خلال الحمل[28].
ومن المُهمّ تشخيص هذه الحالات بشكلٍ عاجل، إذ إن التأخُّر في ذلك قد يؤثر في نموّ الدماغ وتطوّره لدى الطفل. يُعالَج تَعظُّم الدَّرْز السّهمي جراحيًا لتصحيح شكل الجمجمة، ويُفضَّل إجراء العملية خلال الأشهر الستة الأولى[29].
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
مُثَلّثيّة الرأس
يَحدُث تَثلُّث الرأس (Trigonocephaly) بسبب الالتحام المبكّر للدَّرز الجَبهي (الميتوبي) قبل عمر ثلاثة أشهر، وتبلغ نسبته 10 في المئة من حالات تعظُّم الدُّروز المبكّر، أي ثاني أشيع حالات التعظُّم بعد تَزورُق الرأس. ويتميّز - كما يوحي الاسم - بجبهة ضيقة مُثلّثة الشكل، مع بروز واضح في الخط الأوسط. كذلك تكون العينان متقاربتَيْن بشكل غير اعتيادي، مع حاجبَيْن مرتفعَيْن أو متقوّسَيْن، إضافة إلى تراجُعِ المحجر الجانبي (الشكل 10)[30].
ومن المُحتمل أن تُسهم اضطرابات الغدة الدرقية لدى الأمهات، أو نقص حمض الفوليك قبل الحمل في هذا الخلل. ومن أبرز الطفرات الجينية التي اكتُشفت لتعظُّم الدَّرْز الجَبهي المبكّر غير المتلازمي: FREM1 وSMAD6[31].
يُنصَح بالعلاج الجراحي مبكرًا لإعطاء الدماغ فرصته للنموّ، وإعطاء الجمجمة فرصةً للتشكُّل. ومن الأفضل التدخّل جراحيًا في العمر المتراوح بين تسعة واثني عشر شهرًا. أما إذا كان التشوُّه بسيطًا، كوجود حرف في الجبهة من دون تقارب العينَيْن، فيُمكن اتخاذ إجراءات تحفُّظية مع المتابعة المستمرّة للطفل.
[الشكل 10]
 مُثلّثيّة الرأس
مُثلّثيّة الرأس
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
قِصَر الرأس
ينتُج
قِصَر الرأس (Brachycephaly) من التحام الدَّرْز التاجي في كلا الجانبَيْن، ومن ثم يقصُر طول الجُمجمة على المحور الأمامي - الخلفي، ويزداد عرضها وارتفاعها، ويصبح الجزء القذالي منها مُسطَّحًا. وتُشكِّل هذه الحالات 3 في المئة من المصابين بتعظُّم الدُّروز المبكّر غير المتلازمي (الشكل 11). وقد يحدث قِصَر الرأس بصورة عابرة أو موضعية - من دون التحام مبكّر للدُّروز - عند الأطفال الذين يستلقون على ظهورهم أوقاتًا طويلة لتقليل خطر متلازمة الموت المفاجئ للرُّضَّع[32].
يُصحَّح قِصَر الرأس غير الموضعي بإجراء جراحي بعد عمر 6 أشهر إذا لم توجد أعراض أو مضاعفات، أو قبل ذلك إن وُجدت أي أعراض أو مضاعفات، كارتفاع الضغط داخل الجمجمة. أما قِصَر الرأس الموضعي، فأفضل علاج له هو تجنُّب حدوثه، عن طريق استشارة طبيب الأطفال بخصوص الأوقات المناسبة لتغيير وضعيات الطفل خلال استلقائه، ومتى يمكن وضعه ليستلقي على بطنه. وفي حال حدوث هذه المشكلة، يمكن اللجوء إلى الحلول التحفُّظية، كالعلاج الطبيعي أو العلاج بالخوذة[33].
من المهم تشخيص جميع حالات تعظُّم الدُّروز المبكّر بأشكالها المختلفة في وقت مبكّر، لتجنُّب المضاعفات الناجمة عنها، كالتشوُّه الدائم في شكل الرأس والوجه، وضعف تقدير الذات، وارتفاع الضغط داخل الجمجمة الذي قد يؤدي إلى الصداع، وتأخُّر النموّ، وضعف الإدراك، وفقدان البصر، ونوبات الصرع.
[الشكل 11]
 قِصَر الرأس
قِصَر الرأس
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
يوجد كثير من تشوّهات الجمجمة، مثل تشوّه البرسيم Cloverleaf skull syndrome) (Kleeblattschädel/ الذي يُعرَف أيضًا بالتشوّه ثلاثي الفصوص، ويحدث نتيجة الالتحام المبكّر لعدة دُروز، مثل الإكليلي والقذالي والجَبْهي؛ ما يؤدي إلى انتفاخ الجمجمة عبر الدُّروز المفتوحة المتبقّية. أما الرأس البُرْجيّ(Acrocephaly/ Oxycephaly/ Turricephaly) ، الذي يُعرف أيضًا بجمجمة البُرْج، فينتُج من التحام الدُّروز السهْمي والإكليلي والقذالي معًا؛ ما يؤدي إلى ارتفاع الجزء الأمامي للجمجمة. ويَظهر هذا التشوُّه غالبًا في متلازمات عدّة، مثل: متلازمة كروزون (Crouzon syndrome) ومتلازمة أبرت (Apert syndrome)[34].
المراجع
العربية
دريك، ريتشارد وواين فوغل.Gray’sAnatomyبالعربية. نقله إلى العربية مجموعة من طلاب كلية الطب البشري بجامعة دمشق بإشراف بيان السيد. ط 3. [د. م.]: [د. ن.]، 2015.
الأجنبية
American Academy of Pediatrics.
Pediatric Clinical Practice Guidelines & Policies. 21st ed. Itasca, IL: American Academy of Pediatrics, 2021. pp. 927-948.
Asher, M. A. & D. C. Burton. “Adolescent Idiopathic Scoliosis: Natural History and Long Term Treatment Effects.”
Scoliosis. vol. 1, no. 2 (2006). doi:
10.1186/1748-7161-1-2
Bridges, S. J., T. L. Chambers & I. K. Pople. “Plagiocephaly and Head Binding.”
Archives of Disease in Childhood. vol. 86, no. 3 (March 2002). pp. 144–145. doi:
10.1136/adc.86.3.144
Dempsey, R. f. et al. “Nonsyndromic Craniosynostosis.”
Clin Plast Surg. vol. 46, no. 2 (2019). pp. 123-139.
Dunn, J. et al. “Screening for Adolescent Idiopathic Scoliosis: Evidence Report and Systematic Review for the US Preventive Services Task Force.”
JAMA. vol. 19, no. 2 (2018). pp. 173-187.
Fassl, V. et al. “Endoscopic Treatment of Sagittal Suture Synostosis- a Critical Analysis of Current Management Strategies.”
Neurosurgical Review. vol. 45, no. 4 (2022). pp. 2533-2546. doi:
10.1007/s10143-022-01762-y
Kelly, K. M. et al. “Importance of Early Recognition and Treatment of Deformational Plagiocephaly with Orthotic Cranioplasty.”
Cleft Palate-Craniofacial Journal. vol. 36, no. 2 (1999). pp. 127-130.
Konieczny, M., H. Senyurt & R. Krauspe. “Epidemiology of Adolescent Idiopathic Scoliosis.”
Journal of Children’s Orthopaedics. vol. 7, no. 1 (2013). pp. 3-9. doi:
10.1007/s11832-012-0457-4
Scoliosis Research Society.
Early Onset Scoliosis- Patient Resource Guide. Milwaukee, WI: Scoliosis Research Society, 2015.
Slater, B. J. et al. “Cranial Sutures: A Brief Review.”
Plastic and Reconstructive Surgery. vol. 121, no. 4 (April 2008). pp. 170e–178e. doi:
10.1097/01.prs.0000304441.99483.97
Littlefield, T. R. et al. “Treatment of Craniofacial Asymmetry with Dynamic Orthotic Cranioplasty.”
Journal of Craniofacial Surgery. vol. 9, no. 1 (1998). pp. 11–17. doi:
10.1097/00001665-199801000-00004
Tamber, M. S. et al. “Guidelines: Congress of Neurological Surgeons Systematic Review and Evidence-Based Guideline on the Role of Cranial Molding Orthosis (Helmet) Therapy for Patients with Positional Plagiocephaly.”
Neurosurgery. vol. 79, no. 5 (2016). pp. E632-633. doi:
10.1227/NEU.0000000000001430
Sandoval, J. I., F. Ramirez & O. De Jesus. “Scaphocephaly.”
NCBI. 23/8/2023. at:
https://acr.ps/1L9F2Qe
Delattre, M. H. et al. “Scaphocephaly and Increased Intra-Cranial Pressure in Non-Operated Adults: A Controlled Anthropological Study on 21 Skulls.”
Journal of Stomatology, Oral and Maxillofacial Surgery. vol. 123, no. 4 (2022). pp. e212–e218. doi:
10.1016/j.jormas.2022.01.012
Ita, M. I., L. J. Weisbrod & M. B. Rizvi. “Brachycephaly.”
NCBI. 10/9/2024. at:
https://acr.ps/1L9F2g9
Iyer, R. R. et al. “Optimal Duration of Postoperative Helmet Therapy Following Endoscopic Strip Craniectomy for Sagittal Craniosynostosis.”
Journal of Neurosurgery: Pediatrics. vol. 22, no. 6 (2018). pp. 610-615. doi:
10.3171/2018.5.PEDS184
Ozlen, F. et al. “Surgical Treatment of Trigonocephaly: Technique and Long-Term Results in 48 Cases: Clinical Article.”
Journal of Neurosurgery: Pediatrics. vol. 7, no. 3 (2011). pp. 300–310. doi:
10.3171/2010.12.PEDS10359
Mocquard, C., S. Aillet & L. Riffaud. “Recent Advances in Trigonocephaly.”
Neurochirurgie. vol. 65, no. 5 (2019). pp. 246-251. doi:
10.1016/j.neuchi.2019.09.014
Thomas, R. & O. De Jesus. “Trigonocephaly.” NCBI. 23/8/2023. at:
https://acr.ps/1L9F2lG
Wang, Ming-Ming et al., “The 27 Facial Sutures: Timing and Clinical Consequences of Closure.”
Plastic and Reconstructive Surgery. vol. 149, no. 3 (2022). pp. 701–720. doi:
10.1097/PRS.0000000000008816
Weber, Jürgen et al. “Morphometric Analysis of Untreated Adult Skulls in Syndromic and Nonsyndromic Craniosynostosis.”
Neurosurgical Review. vol. 31, no. 2 (April 2008). pp. 179–188. doi:10.1007/s10143-007-0100-x
Wineski, L. E.
Snell’s Clinical Anatomy by Regions. 10th ed. Philadelphia, PA: Wolters Kluwer, 2018.
Woerner, J. E. & G. E. Ghali. “Nonsyndromic Craniosynostosis.” in: M. Miloro et al. (eds.).
Peterson’s Principles of Oral and Maxillofacial Surgery. 4th ed. Cham: Springer, 2022. pp. 1389–1413.
[1] L. E. Wineski,
Snell’s Clinical Anatomy by Regions, 10th ed. (Philadelphia, PA: Wolters Kluwer, 2018), 119-124; M. Konieczny, H. Senyurt & R. Krauspe, “Epidemiology of Adolescent Idiopathic Scoliosis,”
Journal of Children’s Orthopaedics, vol. 7, no. 1 (2013), pp. 3-9. doi:
10.1007/s11832-012-0457-4
[2] Wineski,
op. cit., 125-133.
[3] Ibid,125-127.
[4] Scoliosis Research Society,
Early Onset Scoliosis-Patient Resource Guide (Milwaukee, WI: Scoliosis Research Society, 2015), accessed on 19/1/2026, at:
https://acr.ps/1L9F2e8; Konieczny, Senyurt & Krauspe,
op. cit..
[5] Konieczny, Senyurt & Krauspe, op. cit.; Scoliosis Research Society,
op. cit.;
ريتشارد دريك وواين فوغل،Gray’sAnatomyبالعربية، نقله إلى العربية مجموعة من طلاب كلية الطب البشري بجامعة دمشق بإشراف بيان السيد، ط 3 ([د. م.]: [د. ن.]، 2015).
[6] Scoliosis Research Society,
op. cit.; M. A. Asher & D. C. Burton, “Adolescent Idiopathic Scoliosis: Natural History and Long Term Treatment Effects,”
Scoliosis, vol. 1, no. 2 (2006), doi:
10.1186/1748-7161-1-2
[7] Asher & Burton,
op. cit.; Scoliosis Research Society,
op. cit.; J. Dunn et al., “Screening for Adolescent Idiopathic Scoliosis: Evidence Report and Systematic Review for the US Preventive Services Task Force,”
JAMA, vol. 19, no. 2 (2018), pp. 173-187.
[8] Konieczny, Senyurt & Krauspe,
op. cit.; Scoliosis Research Society,
op. cit.; Asher & Burton,
op. cit.
[9] Dunn et al.;
op. cit.
[10] Wineski,
op. cit.; B. J. Slater et al., “Cranial Sutures: A Brief Review,”
Plastic and Reconstructive Surgery, vol. 121, no. 4 (April 2008), pp. 170e–178e, doi:
10.1097/01.prs.0000304441.99483.97; Ms Dias et al., “Identifying the Misshapen Head: Craniosynostosis and Related Disorders,” in: American Academy of Pediatrics,
Pediatric Clinical Practice Guidelines & Policies, 21st ed. (Itasca, IL: American Academy of Pediatrics, 2021), pp. 927-948.
[11] “Skull Sutures (Cranial Sutures),” Cleveland Clinic, accessed on 19/1/2026, at:
https://acr.ps/1L9F2zq; Ming-Ming Wang et al., “The 27 Facial Sutures: Timing and Clinical Consequences of Closure,”
Plastic and Reconstructive Surgery, vol. 149, no. 3 (2022), pp. 701–720, doi:
10.1097/PRS.0000000000008816
[12] Slater et al., p. 176e.
[13] Jürgen Weber et al., “Morphometric Analysis of Untreated Adult Skulls in Syndromic and Nonsyndromic Craniosynostosis,”
Neurosurgical Review, vol. 31, no. 2 (April 2008), pp. 179–188, doi:
10.1007/s10143-007-0100-x
[14] R. f. Dempsey et al., “Nonsyndromic Craniosynostosis,”
Clin Plast Surg, vol. 46, no. 2 (2019), pp. 123-139; Slater et al.,
op. cit.
[15] Slater et al.,
op. cit.; J. E. Woerner & G. E. Ghali, “Nonsyndromic Craniosynostosis,” in: M. Miloro et al. (eds.),
Peterson’s Principles of Oral and Maxillofacial Surgery, 4th ed. (Cham: Springer, 2022), pp. 1389–1413.
[16] Slater et al.,
op. cit.; Woerner & Ghali,
op. cit.
[17] Dias et al,
op. cit..
[18] Woerner & Ghali,
op. cit.; Dias et al.,
op. cit.
[19] Woerner & Ghali,
op. cit.
[20] V. Fassl et al., “Endoscopic Treatment of Sagittal Suture Synostosis- a Critical Analysis of Current Management Strategies,”
Neurosurgical Review, vol. 45, no. 4 (2022), pp. 2533-2546. doi:
10.1007/s10143-022-01762-y
[21] S. J. Bridges, T. L. Chambers & I. K. Pople, “Plagiocephaly and Head Binding,”
Archives of Disease in Childhood, vol. 86, no. 3 (March 2002), pp. 144–145. doi:
10.1136/adc.86.3.144
[22] Bridges, Chambers & Pople,
op. cit.; T. R. Littlefield et al., “Treatment of Craniofacial Asymmetry with Dynamic Orthotic Cranioplasty,”
Journal of Craniofacial Surgery, vol. 9, no. 1 (1998), pp. 11–17. doi:
10.1097/00001665-199801000-00004
[23] Bridges, Chambers & Pople,
op cit.; K. M. Kelly et al., “Importance of Early Recognition and Treatment of Deformational Plagiocephaly with Orthotic Cranioplasty,”
Cleft Palate-Craniofacial Journal, vol. 36, no. 2 (1999), pp. 127-130.
[24] Bridges, Chambers & Pople,
op. cit.; Littlefield et al., op. cit.; Kelly et al, op. cit.
[25] M. S. Tamber et al., “Guidelines: Congress of Neurological Surgeons Systematic Review and Evidence-Based Guideline on the Role of Cranial Molding Orthosis (Helmet) Therapy for Patients with Positional Plagiocephaly,”
Neurosurgery, vol. 79, no. 5 (2016), pp. E632-E633, doi:
10.1227/NEU.0000000000001430
[26] Kelly et al., p. 130.
[27] J. I. Sandoval, F. Ramirez & O. De Jesus, “Scaphocephaly,”
NCBI, 23/8/2023, accessed on 19/1/2026, at:
https://acr.ps/1L9F2Qe; M. H. Delattre et al., “Scaphocephaly and Increased Intra-Cranial Pressure in Non-Operated Adults: A Controlled Anthropological Study on 21 Skulls,”
Journal of Stomatology, Oral and Maxillofacial Surgery, vol. 123, no. 4 (2022), pp. e212–e218, doi:
10.1016/j.jormas.2022.01.012
[28] Sandoval, Ramirez & De Jesus,
op. cit.
[29] Delattre et al.,
op. cit.
[30] R. R. Iyer et al., “Optimal Duration of Postoperative Helmet Therapy Following Endoscopic Strip Craniectomy for Sagittal Craniosynostosis,”
Journal of Neurosurgery: Pediatrics, vol. 22, no. 6 (2018), pp. 610-615. doi:
10.3171/2018.5.PEDS184; F. Ozlen et al., “Surgical Treatment of Trigonocephaly: Technique and Long-Term Results in 48 Cases: Clinical Article,”
Journal of Neurosurgery: Pediatrics, vol. 7, no. 3 (2011), pp. 300–310. doi:
10.3171/2010.12.PEDS10359; C. Mocquard, S. Aillet & L. Riffaud, “Recent Advances in Trigonocephaly,”
Neurochirurgie, vol. 65, no. 5 (2019), pp. 246-251. doi:
10.1016/j.neuchi.2019.09.014; R. Thomas & O. De Jesus, “Trigonocephaly,” NCBI, 23/8/2023, accessed on 19/1/2026, at:
https://acr.ps/1L9F2lG
[31] Woerner & Ghali,
op. cit.; Ozlen et al.; Mocquard, Aillet & Riffaud, op. cit.
[32] Dias et al.,
op. cit; M. I. Ita, L. J. Weisbrod & M. B. Rizvi, “Brachycephaly,”
NCBI, 10/9/2024, accessed on 19/1/2026, at:
https://acr.ps/1L9F2g9
[33] Sandoval, Ramirez & De Jesus,
op. cit.
[34] Dias et al,
op. cit.