الموجز
وذمة الرئة، أو الوَذَمَة الرئوية (Pulmonary edema) هي تراكم السوائل خارج الأوعية الدموية في الرئتين (Lungs)، وتنقسم إلى وَذَمَة قلبية نتيجة ارتفاع الضغط الهيدروستاتيكي بسبب قصور القلب الأيسر، وأخرى غير قلبية تنتج من زيادة نفاذية الأوعية الدموية الرئوية.
تختلف الحالتان في الأسباب، والتشخيص، والعلاج، إذ ترتبط الوَذَمَة القلبية باضطرابات البُطين الأيسر، والصِّمَامات، وباضطرابات النظم، في حين ترتبط الوَذَمَة غير القلبية بحالات أخرى مثل
الالتهاب الرئوي، والإنتان،
والتهاب البنكرياس الحاد، والصدمة. أمّا الأعراض فتشمل ضيقًا في النفس، وألمًا في الصدر، وانخفاضًا في تشبّع الأكسجين، وعلامات قصور قلبي. وأمّا التشخيص فيعتمد على العلامات الحيوية، والفحص السريري، والأشعة السينية، والفحوصات المَخبَرِية. ويشمل العلاج تعديل الوضعية السريرية، وإعطاء الأكسجين، واستخدام أجهزة التنفس أو التهوية، والمُدرّات البولية، وموسّعات الأوعية، وأدوية الضغط، كلٌّ وفق السبب الكامن، إضافة إلى الكورتيكوستيرويدات في الحالات غير القلبية. وقد تؤدي الوَذَمَة إلى مضاعفات كالفشل التنفّسي أو القلبي، مما يجعل الوقاية عبر السيطرة على العوامل المسبِّبة خطوةً أساسية، مثل ضبط الضغط والسكري، والإقلاع عن التدخين، والوقاية الدوائية.
تعريفها
الوَذَمَة الرئوية (Pulmonary edema) هي تراكم السوائل داخل الحُويصلات الهوائية، والأنسجة الرئوية في الرئتين، مما يعوق عملية تبادل الغازات، ويسبب ضيق تنفس حادًا[1].(الشكل1)
[الشكل 1]
 وَذَمَة الرئة
وَذَمَة الرئة
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
أسبابها وأنواعها
تُرشِّح الرئتان السليمتان عند الإنسان المواد الذائبة عبر بطانة الشعيرات الدموية الرئوية. ويظل السائل المصفّى في الرئتين محصورًا في الفراغات الموجودة بين الخلايا المجاورة (المساحات الخلالية)، ثم يتحرك السائل إلى موقع إزالته عبر القنوات اللمفاوية الرئوية بفعل تدرّج الضغط الطبيعي. ويؤثر الضغط الهيدروستاتيكي العابر للأوعية وضغط الأسموزية البروتينية في كمية السائل المصفّى ومحتواه من البروتينات كما في سائر أجهزة الجسم وأعضائه، ويمكن أن تزداد عملية التصريف اللمفاوي عدة أضعاف، مما يعني أن الوَذَمَة الرئوية لا يمكن أن تحدث إلّا حين يفوق معدّل ترشيح السوائل قدرة الجهاز اللمفاوي على تصريفها[2].
تصنّف الوَذَمَة الرئوية إلى نوعين رئيسين: الأول هو الوَذَمَة الرئوية القلبية (cardiogenic pulmonary Edema) التي تنشأ بسبب ارتفاع سريع في الضغط الهيدروستاتيكي للشعيرات الدموية الرئوية، ويحدث عادة في الاضطرابات التي تتعلّق بوظيفة البُطين الأيسر الانقباضية والانبساطية مثل التهاب عضلة القلب الحاد واحتشائها، واعتلال عضلة القلب غير الإقفاري، والاضطرابات في وظيفة الصِّمامات مثل ارتجاع الصِّمام الأبهر أو التاجي أو تضيق الصِّمام، واضطراب نظم إيقاع القلب كالرَجَفان الأذيني، وتسرّع القلب البُطيني، أو إحصار القلب من الدرجة الثالثة. كما تزداد خطورة الإصابة بوَذَمَة الرئة عند الأشخاص الذين يعانون ضعفًا في عضلة القلب، وكل ما يؤدّي إليه من تصلّب الشرايين، وارتفاع ضغط الدم، وارتفاع السكر في الدم. وتؤدي الالتهابات الشديدة إلى رد فعل مناعي شديد قد يؤول في النهاية إلى الوَذَمَة الرئوية غير القلبية[3].
أما النوع الآخر، فهو الوَذَمَة الرئوية غير القلبية (Non-cardiogenic pulmonary edema)، وتحدث نتيجة إصابة مباشرة أو غير مباشرة للبطانة أو الظهارة الرئوية مع زيادة نفاذية الأوعية الدموية الرئوية، مما يؤدي إلى انتقال السوائل الغنية بالبروتينات إلى الحويصلات الهوائية والمساحات الخلالية[4]. وتعدّ متلازمة الضائقة التنفسية الحادة (Acute respiratory distress syndrome-ARDS) شكلًا من الوَذَمَة الرئوية غير قلبية المنشأ، وهي حالة من إصابة الرئة الحادة، تتّسم بحدوث نقص الأكسجين الشديد، وتظهر في عدد من الحالات المرضية التي تؤثر في الرئتين بصورة مباشرة، مثل الالتهاب الرئوي أو الإصابة الاستنشاقية، وغير مباشرة مثل الإنتان في الدم، والتهاب البنكرياس الحادّ، والإصابات الشديدة التي يرافقها حدوث صدمة، وعمليات نقل الدم المتعددة. ويمكن تصنيف الضائقة التنفسيّة الحادة باعتماد
مؤشر هورويتز (Horowitz index) ، أو مؤشر نسبة PaO₂/ FiO₂، وهو مؤشر سريري يُستخدم لتقييم
درجة نقص التأكسج {{درجة نقص التأكسج: (Degree of hypoxemia)، مؤشر لمدى انخفاض مستوى الأكسجين في الدم، إذ يقيس شدة نقص الأكسجين، ويُستخدم لتقييم وظيفة الرئتين، وبناءً على نتائج هذا التقييم، تتقرر طبيعة التدخل الطبي اللازم لتحسين مستويات التهوية والتروية.}}، وتُحسب من خلال قسمة الضغط الجزئي للأكسجين في الدم الشرياني (Partial pressure of oxygen in arterial blood-PaO2) على نسبة الأكسجين المستنشق (Fraction of inspired oxygen- FiO2). وتُستخدم هذه النسبة في تصنيف شدة متلازمة الضائقة التنفسية الحادة (ARDS). وكلما انخفض المؤشر، دل ذلك على فشل أشد في تبادل الغازات، وعلى ازدياد شدة الضائقة التنفسية.
وثَمّة العديد من التصنيفات أيضًا، مثل الوَذَمَة الرئوية المرتفعة (High-altitude pulmonary edema- HAP)، التي تحدث عند الصعود المفاجئ إلى ارتفاعات عالية، والوَذَمَة الرئوية العصبية(Neurogenic pulmonary edema) التي تنتج من إصابة دماغية حادة، والوَذَمَة الرئوية الناتجة من التحميل الزائد بالسوائل(Fluid overload)، مثل مرضى غسل الكلى، أو عند إعطاء سوائل وريدية بكثرة[5].
أعراضها
تعتمد سرعة ظهور الأعراض وتفاقمها على نوع الوَذَمَة، فقد تكون حادّة أو مزمنة (أي أنّ السوائل تتراكم بشكل متدرّج). وتتمثل أعراض الوَذَمَة الرئوية في ضيق حادّ في النفس، وضيق أو ألم في الصدر، وقد يرافقها انخفاض تشبّع الدم بالأكسجين، وارتفاع ضغط الدم أو انخفاضه في حال كان المريض يعاني صدمة قلبية أو إنتانية، إضافة إلى علامات أخرى قد تدل على سبب الوَذَمَة الرئوية كتورّم القدمين، وانتفاخ البطن، وغيرها[6].
تشخيصها
[الشكل 2]
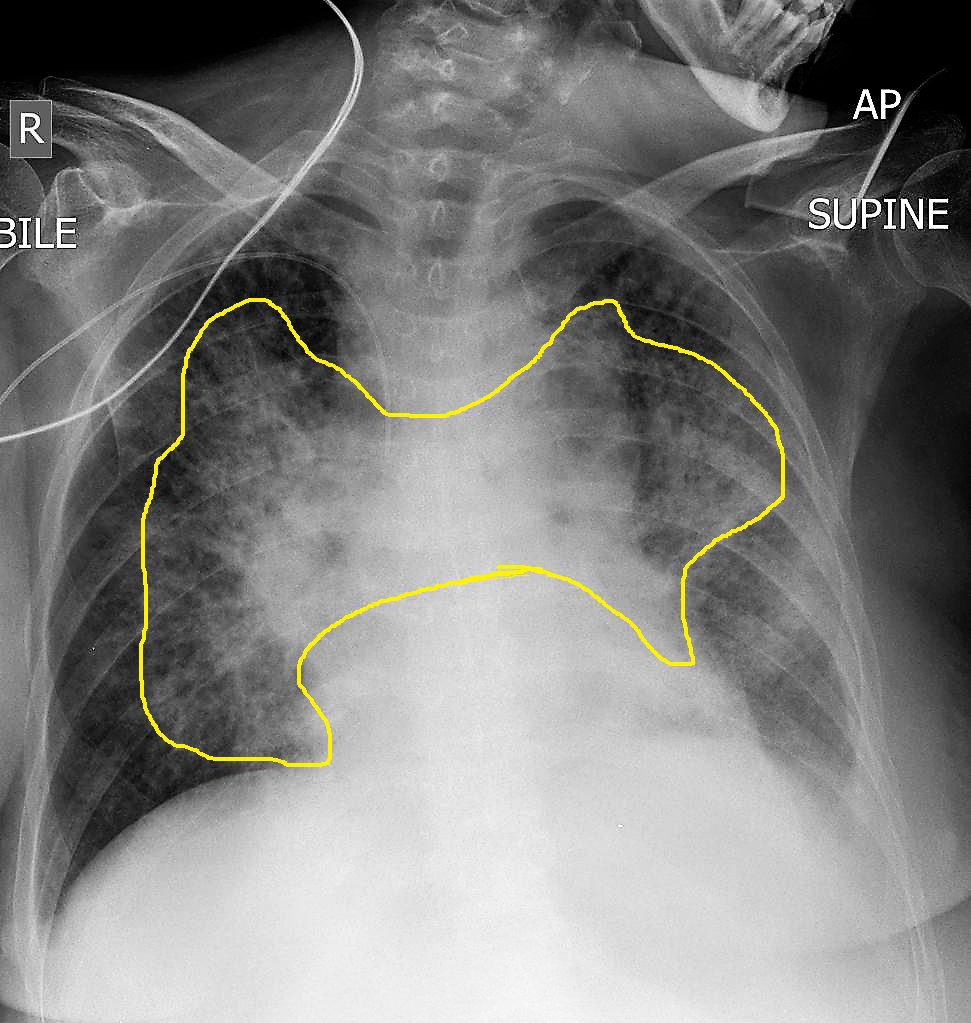 مظهر جناحي الخفاش للرئتين في الوَذَمَة الرئوية القلبية
مظهر جناحي الخفاش للرئتين في الوَذَمَة الرئوية القلبية
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
تُشخّص الوَذَمَة الرّئوية من خلال خطوات عدة، تبدأ من رؤية المريض وأخذ علاماته الحيوية (معدل ضربات القلب، وضغط الدم، ومعدل التنفس، ونسبة التشبّع بالأكسجين، ومقياس الألم، درجة الحرارة)، وهو ما يحدّد سرعة التدخّل والعلاج المُقدَّم. وتُعدّ هذه حالة طارئة تستدعي تدخّلًا سريعًا، نظرًا إلى ما قد تؤدّي إليه من فشل في التنفس أو إجهاد في عضلة القلب أو توقفّها.
وبعد قياس العلامات الحيوية، يُفحَص المريض سريريًا، ويتضمّن الفحص الاستماع إلى أصوات الرئتين، وتقدير ضغط الوريد الوداجي عبر أوردة الرقبة، إضافة إلى فحص البطن والأطراف. ثمّ يليه التصوير بالأشعة السينية التي قد تكشِف عن علامات الاحتقان الرئوي أو عن مظهر مميّز للرئتين يُشبه جناحي الخفاش (Bat wing appearance)، وهو ما يُعدّ مؤشرًا على وجود وَذَمَة رئوية (الشكل 2).
وتجدر الإشارة إلى وجوب إجراء فحوصات دم من ضمنها فحص
البِبْتِيد المدرّ للصُّوديوم {{البِبْتِيد المدرّ للصُّوديوم: (Natriuretic peptide-NP) هرمون يفرزه القلب استجابة لزيادة الضغط أو الامتلاء في البُطينين، يحفّز إخراج الصوديوم والماء، ويُستخدم بوصفه مؤشرًا لتشخيص فشل القلب ومراقبته.}} مثل البِبْتِيد المدرّ للصوديوم من النوع B(B-type natriuretic peptide- BNP) الذي يساعد في التفريق بين الوَذَمَة القلبية وغير القلبية، وفحص التروبونين {{فحص التروبونين: (Troponin) اختبار دم يقيس مستوى بروتين التروبونين القلبي، الذي يُفرَز عند تلف عضلة القلب، ويُستخدم لتشخيص احتشاء عضلة القلب أو إصابات قلبية أخرى.}} لتقييم وجود احتشاء قلبي، وفحص حمض اللاكتيت (Lactate) لتقييم نقص التروية، ووجود صدمة بصورة عامة، إضافة إلى فحص صدى القلب (Echocardiography- Echo)، والقسطرة الوريديّة لقياس ضغط الوريد المتوسّط، وضغط الشريان الرئوي، وغير ذلك من الفحوصات اللازمة لمعرفة سبب الوَذَمَة الرئوية، وتمييز القلبية من غير القلبية، لعلاجها بصورة ناجحة[7].
علاجها
دعم الأكسجين والتنفس
يبدأ علاج الوَذَمَة الرئوية الحادة بتعديل وضعية الجسد إلى وضعية الجلوس - إن أمكن - مع توفير العلاج بالأكسجين، عن طريق استخدام قناع الأكسجين، أو القنية الأنفية (Nasal cannula). وفي الحالات الشديدة، قد يُلجأ إلى استخدام أجهزة التهوية غير الباضعة (أو غير الغازية)، وهي
جهاز توفير ضغط هوائي إيجابي مستمر {{جهاز توفير ضغط هوائي إيجابي مستمر: (Continuous positive airway pressure- CPAP)، جهاز يُمِدّ المريض بتدفّق هواء مستمرٍ ضغطُه موجب، للحفاظ على مجرى الهواء مفتوحًا، ويُستخدم لعلاج توقف التنفس أثناء النوم ولعلاج فشل التنفس الحاد.}} وجهاز توفير ضغط هوائي إيجابي ثنائي المستوى {{جهاز توفير ضغط هوائي إيجابي ثنائي المستوى: (bilevel positive airway pressure-BiPAP)، جهاز يوفّر ضغطًا هوائيًا إيجابيًا مزدوج المستوى: أعلى أثناء الشهيق، وأقل أثناء الزفير، لدعم التهوية وتحسين تبادل الغازات في حالات فشل التنفس أو أمراض الرئة المزمنة.}}، ويمكن أيضًا الاستعانة بالعلاج بالقنيّة الأنفية بأكسجين عالي التدفق (High-flow nasal cannula-HFNC oxygen therapy)، إذ أظهرت دراسات حديثةٌ فاعلية مماثلة للتهوية غير الباضعة في تحسين معدل التنفس وتشبّع الأكسجين، وجهاز التنفس الاصطناعي الميكانيكي بالإعدادات اللازمة لذلك، وتحت إشراف طبيب العناية الحثيثة[8].
تجدر الإشارة إلى أنّ الفرق بين جهاز توفير ضغط هوائي إيجابي مستمر، وجهاز توفير ضغط هوائي إيجابي ثنائي المستوى يتمثل في أن الأول يستخدم مستوًى واحدًا للضغط، في حين يستخدم الآخر مستويين للمساعدة خلال الشهيق والزفير، والحفاظ على فرق ثابت بينهما، ويساعد الفرق بين الاثنين في التخلص من مستويات ثاني أكسيد الكربون العالية، ومن ثمَّ حموضة الدم الناتجة من متلازمة الضائقة التنفّسية الحادة التي أدّت إلى تعب في عضلات التنفّس.
معالجة السبب الأساس
يُبحثُ عن المسبّب المَرَضي للوَذَمَة وعن علاجه، مثل وجود فشل القلب الحاد، أو متلازمة الضائقة التنفسية الحادة، أو الوَذَمَة الرئوية في المرتفعات[9].
ولمنع تلف الأعضاء النهائي، يُحافظ على التروية الكافية (مع السوائل الوريدية)، ويُشرَك أخصائي الرعاية الحرجة في وقت باكر. وقد تُضمَّن العلاجات الدوائية - نوعًا واحدًا أو أكثر - بحسب شدة الوَذَمَة وسببها، ومنها:
- مدرّات البول الحلَقية (Loop diuretics): تُعدّ هذه الفئة، ومن أمثلتها الفوروسيميد (Furosemide)، الخط العلاجي الأول لحالات الوذمة الرئوية قلبية المنشأ؛ نظرًا إلى فاعليتها العالية في تحفيز طرح السوائل. كما تُستخدم في حالات متلازمة الضائقة التنفسية الحادة (ARDS) عند ظهور مؤشرات سريرية على وجود فرط في سوائل الجسم[10].
- موسّعات الأوعية الدموية (Vasodilators): تُساعد هذه الفئة من الأدوية على إرخاء العضلات الملساء المُبطِّنة للأوعية الدموية، ومن ثَمّ تزيد من تدفق الدم عن طريق تقليل مقاومة الأوعية الدموية، مما يقلل من ضغط الدم. وتعدّ هذه الفئة الخط الدوائي الأول للوَذَمَة الرئوية القلبية الناتجة من حالة طوارئ ارتفاع ضغط الدم، إذ تُقلّل الحمل القلبي والاحتقان الرئوي. ويُعدّ الهيدرالازين (Hydralazine)، والنيتروبروسايد (Nitroprusside) من أكثر الأدوية استخدامًا لعلاج حالات طوارئ ارتفاع ضغط الدم[11].
- أدوية ضغط الدم: تساعد بعض أدوية ضغط الدم الأخرى على التحكم في ارتفاع الضغط أو انخفاضه المصاحب للوَذَمَة الرئوية، ومنها: الأدوية التي تزيد من انقباض عضلة القلب (Inotrope)، وموسِّعات الأوعية الدمويّة مثل النيتروغليسرين (Nitroglycerin)، التي تساعد على تحسين وظيفة القلب في حالات الفشل الحادّ[12].
- الكورتيكوستيرويدات (Corticosteroids): قد تُستخدم حين تكون الوَذَمَة ناتجة من أسباب غير قلبية، ولا يمكن استخدامها في الحالات القلبية؛ لأنّ من أهم أعراضها احتباس السوائل، مما يؤدي إلى تفاقم الحالات القلبية، لذا فإن استخدامها يقتصر على الحالات عندما تكون آلية المرض التهابية، كما في متلازمة الضائقة التنفسية الحادة (ARDS)، إذ تعمل بوصفها مضادة للالتهابات والتليف، ولا تتسبب في تفاقم تراكم السوائل الخلالية بصورة كبيرة[13].
تتطلب حالات الوذمة الرئوية الناجمة عن الارتفاعات العالية تدخلًا فوريًا يهدف إلى رفع مستويات الأكسجين ويتحقق ذلك من خلال قناع الأكسجين، أو الهبوط السريع إلى مستويات منخفضة، أو العلاج بالضغط. وفي المناطق النائية التي تفتقر للرعاية الطبية المباشرة، وفي حال تعذر الهبوط الفوري إلى ارتفاع أقل خلال بضعة أيام، فإنّ العلاج بالنيفيديبين (Nifedipine)، أو
السيلدينافيل (Sildenafil)، قد يفي بالغرض[14].
مضاعفاتها
قد تؤدّي الوَذَمَة الرئوية إلى مضاعفات عدة، تتراوح في شدتها حسب المسبِّب الرئيس، ومن بين هذه المضاعفات: صعوبة التنفس، وتورّم الساقين والقدمين، ومنطقة البطن، والكبد. ومع تطوّر الوَذَمَة، تزيد حدّة بعض المضاعفات، كأن تصحب الوَذَمَةَ متلازمةُ الضائقة التنفسية الحادة المصاحَبة بنقص الأكسجين التدريجي، وغيره من الفشل التنفّسي الذي يتطلّب التنفس الاصطناعي الميكانيكي. وقد يؤدّي الارتفاع المزمن في الضغط الشرياني الرئوي إلى فشل الجانب الأيمن من القلب يصاحبه احتقان الكبد، واحتباس السوائل في البطن أو حول القلب والرئتين (انصباب جنبي تاموري)، الذي قد يؤدي في نهاية المطاف إلى الوفاة في حال عدم التدخل العاجل[15].
الوقاية
تعتمد الوقاية على تجنب العوامل المسبّبة للوذمة، وعلى إدارة الحالات الصحية الكامنة، ويُعدّ الحفاظ على الصحة القلبية والسيطرة على ضغط الدم من أهم هذه العوامل، إضافة إلى أنّ الالتزام بالغذاء قليل الملح، وعدم الإفراط في تناول السوائل، وأخذ الأدوية بانتظام، وبجرعات ملائمة، يُعدّ من أهم أسباب الوقاية من الوَذَمَة الرئوية لمرضى اعتلال عضلة القلب (فشل عضلة القلب)[16]. أما الإقلاع عن التدخين، وضبط مستوى الدهون في الدم، والتحكّم بقراءات الضغط والسكر، فمن أهم أسباب الوقاية من تصلّب الشرايين المؤدي إلى الأزمات القلبية واعتلال عضلة القلب، ويُعدّ الحصول على اللقاحات الدورية للحماية من العدوى بشكل منتظم أحد طرق الوقاية[17].
وعلى صعيد الوقاية من الوَذَمَة الرئوية في المرتفعات (High-altitude pulmonary edema- HAPE)، يعدّ الصعود التدريجي من أفضل طرق الوقاية من الوَذَمَة الرئوية في المرتفعات ومن الأمراض الأخرى الناتجة من الارتفاعات العالية. ويكون الصعود الموصى به من 300 إلى 350 مترًا يوميًا على ارتفاعات أعلى من 2500 متر.
وعلى الرغم من نجاعة التدابير غير الدوائية، فإنّه يوصى باللجوء إلى الوقاية الدوائية بوصفها إجراءً مساعدًا للأشخاص الذين سبق لهم أن أُصيبوا بالوَذَمَة الرئوية في المرتفعات، وحتى لأولئك الذين يضطرون إلى الصعود إلى ارتفاعات تجاوز 3000 متر خلال 24 ساعة، كما هو الحال في بعض عمليات الإنقاذ. ويُعد استخدام النيفيديبين من الخيارات الوقائية الموصى بها[18]. وتشمل خيارات أخرى للوقاية الدوائية كلًا من السالميترول (Salmeterol)، والتادالافيل (Tadalafil)، والديكساميثازون (Dexamethasone)[19].
المراجع
Hall, John E., and Michael E. Hall.
Guyton and Hall Textbook of Medical Physiology. 14th ed. Philadelphia, PA: Elsevier, 2021.
Kumar, Vinay, Abul K. Abbas, and Jon C. Aster.
Robbins Basic Pathology. 10th ed. Philadelphia, PA: Elsevier, 2018.
Lüscher, Thomas F. “Breaking News in Heart Failure: ESC Guidelines 2016, Non-Steroidal Mineralocorticoid Receptor Antagonist, and Alternate Site CRT Pacing.”
European Heart Journal. vol. 37, no. 27 (2016), pp. 2085–2087. doi:
10.1093/eurheartj/ehw306
Marjanovic, Nicolas et al. “High-Flow Nasal Cannula Oxygen versus Noninvasive Ventilation for the Management of Acute Cardiogenic Pulmonary Edema: A Randomized Controlled Pilot Study.”
European Journal of Emergency Medicine. vol. 31, no. 4 (2024). pp. 267-275. doi: :10.1097/MEJ.0000000000001128
McDonagh, Theresa A et al. “2021 ESC Guidelines for the Diagnosis and Treatment of Acute and Chronic Heart Failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC.”
European Heart Journal. vol. 42, no. 36 (2021). pp. 3599-3726. doi:
10.1093/eurheartj/ehab368
Murray, J. F. “Pulmonary Edema: Pathophysiology and Diagnosis.”
The International Journal of Tuberculosis and Lung Disease: The Official Journal of the International Union Against Tuberculosis and Lung Disease. vol. 15, no. 2 (2011). pp. 155–160.
Stream, Joshua O., & Colin K. Grissom. “Update on High-Altitude Pulmonary Edema: Pathogenesis, Prevention, and Treatment.”
Wilderness & Environmental Medicine. vol. 19, no. 4 (2008). pp. 293–303. doi:
10.1580/07-WEME-REV-173.1
Ware, Lorraine B., & Michael A. Matthay. “Clinical Practice. Acute Pulmonary Edema.”
The New England Journal of Medicine. vol. 353, no. 26 (2005). pp. 2788-2796. doi:
10.1056/nejmcp052699
Wu, Jian, at al. “Negative Pressure Pulmonary Edema: A Case Report and Literature Review.”
Frontiers in Medicine. vol. 11 (2024). doi:
10.3389/fmed.2024.1467541
[1] Lorraine B. Ware & Michael A. Matthay, “Clinical Practice. Acute Pulmonary Edema,”
The New England Journal of Medicine, vol. 353, no. 26 (2005), pp. 2788-2796, doi:10.1056/nejmcp052699; J. F. Murray, “Pulmonary Edema: Pathophysiology and Diagnosis,”
The International Journal of Tuberculosis and Lung Disease: The Official Journal of the International Union Against Tuberculosis and Lung Disease, vol. 15, no. 2 (2011), pp. 155-160.
[2] John E. Hall and Michael E. Hall,
Guyton and Hall Textbook of Medical Physiology, 14th ed. (Philadelphia, PA: Elsevier, 2021), 508–510.
[3] Theresa A McDonagh et al., “2021 ESC Guidelines for the Diagnosis and Treatment of Acute and Chronic Heart Failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC,”
European Heart Journal, vol. 42, no. 36 (2021), pp. 3599-3726, doi:
10.1093/eurheartj/ehab368
[4] Jian Wu et al., “Negative Pressure Pulmonary Edema: A Case Report and Literature Review,”
Frontiers in Medicine, vol. 11 (2024), doi:
10.3389/fmed.2024.1467541
[5] Vinay Kumar, Abul K. Abbas, and Jon C. Aster,
Robbins Basic Pathology, 10th ed. (Philadelphia, PA: Elsevier, 2018), pp. 482–484
[6] Ware & Matthay,
op. cit.
[7] Murray,
op. cit.; McDonagh et al.,
op. cit.
[8] Nicolas Marjanovic et al., “High-Flow Nasal Cannula Oxygen versus Noninvasive Ventilation for the Management of Acute Cardiogenic Pulmonary Edema: A Randomized Controlled Pilot Study,”
European Journal of Emergency Medicine, vol. 31, no. 4 (2024), pp. 267-275, doi:
10.1097/MEJ.0000000000001128
[9] McDonagh et al.,
op. cit.
[10] Ibid.
[11] Ibid.
[12] Ibid.
[13] Ibid.
[14] Joshua O. Stream & Colin K. Grissom. “Update on High-Altitude Pulmonary Edema: Pathogenesis, Prevention, and Treatment,”
Wilderness & Environmental Medicine, vol. 19, no. 4 (2008), pp. 293-303, doi:
10.1580/07-WEME-REV-173.1
[15] McDonagh et al.,
op. cit.
[16] Thomas F. Lüscher, “Breaking News in Heart Failure: ESC Guidelines 2016, Non-Steroidal Mineralocorticoid Receptor Antagonist, and Alternate Site CRT Pacing,”
European Heart Journal, vol. 37, no. 27 (2016), pp. 2085–2087, doi:
10.1093/eurheartj/ehw306
[17] McDonagh et al.,
op. cit.
[18] Joshua O. Stream & Colin K. Grissom, “Update on High-Altitude Pulmonary Edema: Pathogenesis, Prevention, and Treatment,”
Wilderness & Environmental Medicine, vol. 19, issue. 4 (2008), doi:
doi.org/10.1580/07-WEME-REV-173.1
[19] Ibid.