نقص الحديد (Iron deficiency) هو اضطراب شائع يحدث عندما لا يحصل الجسم على كميات كافية من عنصر الحديد، ما ينعكس سلبيًا على العديد من الوظائف الحيوية. يُعد نقص الحديد من أكثر مشكلات التغذية الدقيقة انتشارًا على مستوى العالم، إذ يُصنَّف على أنه أحد الأسباب الرئيسة للإصابة بفقر الدم (الأنيميا)، فهو يؤثر في نحو 30 في المئة من السكان عالميًا، خاصة بين النساء الحوامل والأطفال. تنجم هذه الحالة عن مجموعة من الأسباب، أبرزها انخفاض مخزون الحديد الغذائي، وضعف امتصاصه من الجهاز الهضمي، وسوء التغذية، وفقدان الدم المزمن. وتُعد بعض الفئات أكثر عرضة للإصابة به من غيرها، مثل النباتيين، والرضّع، والمراهقين، وكبار السن، والمصابين بأمراض مزمنة. تظهر أعراض نقص الحديد بشكل تدريجي، وتشمل الشعور بالتعب، وشحوب الجلد، وضعف التركيز، وتساقط الشعر. يُشخَّص نقص الحديد من خلال الفحوصات المخبرية، بما في ذلك قياس مستوى الهيموغلوبين، ومخزون الحديد في الدم (الفيريتين). وفي حال إهمال العلاج، قد يتسبب هذا النقص في مضاعفات خطيرة مثل فقر الدم، وتراجع الأداء العقلي والجسدي، وزيادة خطر المضاعفات أثناء الحمل. يرتكز العلاج على تعديل النمط الغذائي ليتضمن أطعمة غنية بالحديد، إضافة إلى استخدام مكمّلات الحديد الفموية أو الوريدية حسب شدة الحالة. أما الوقاية فتشمل حملات التوعية، وتدعيم الأغذية الأساسية بعنصر الحديد، وإجراء الفحوصات المبكرة للكشف عن الحالات المعرّضة للخطر.
نقص الحديد
نقص الحديد هو حالة شائعة تحدث عندما لا يحصل الجسم على كميات كافية من عنصر الحديد، ما يؤثر سلبًا في العديد من وظائف الجسم الحيوية، أبرزها إنتاج الهيموغلوبين (Hemoglobin)، وهو البروتين الموجود في خلايا الدم الحمراء، والمسؤول عن نقل الأكسجين إلى أنسجة الجسم. يمكن أن يؤدي هذا النقص إلى الإصابة بفقر الدم الناتج من نقص الحديد (Iron deficiency anemia)، إذ يُعد أكثر أنواع فقر الدم شيوعًا. يُصنَّف نقص الحديد ضمن
اضطرابات التغذية الدقيقة أو نقص المغذيات الدقيقة (Micronutrient deficiencies)، وقد يؤدي إلى مضاعفات صحية خطيرة إذا لم يُشخَّص ويُعالج في الوقت المناسب. ويُعتبر الأطفال، والنساء في سن الإنجاب، والحوامل من أكثر الفئات عرضة لهذا النوع من النقص الغذائي.
[الشكل 1]
/الأنيميا-(فقر-الدم).png) الأنيميا-(فقر-الدم)
الأنيميا-(فقر-الدم)
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
ووفقًا لتقديرات منظمة الصحة العالمية (WHO)، يُعاني نحو 30 في المئة من سكان العالم من فقر الدم، وغالبية هذه الحالات تُعزى إلى نقص الحديد. كما يُقدّر عدد المصابين به عالميًا بأكثر من 1.6 مليار شخص، وتشير الإحصاءات إلى أن 41.8 في المئة من النساء الحوامل، و42.6 في المئة من الأطفال دون سن الخامسة يعانون من هذه الحالة. ومن المهم الإشارة إلى أن نقص الحديد لا يقتصر على الدول النامية فقط، بل يُلاحظ كذلك في الدول المتقدمة، نتيجة العادات الغذائية غير المتوازنة وقلة التوعية بالتغذية السليمة (الشكل 1)[1].
أهمية الحديد في الجسم
الحديد عنصر أساسي يدخل في تكوين العديد من المكونات الحيوية في الجسم، ومن أهمها: الهيموغلوبين الضروري لنقل الأكسجين في الدم، والميوغلوبين (Myoglobin) الموجود في العضلات، ويُشبه الهيموغلوبين في وظيفته. ويدخل الحديد في تركيب العديد من الإنزيمات الحيوية المهمة، مثل: الكاتالاز (Catalase)، والبيروكسيداز (Peroxidase)، إذ تساعد على التخلص من الجذور الحرة (Free radicals)، وإنزيمات السيتوكروم (Cytochrome enzymes) التي تؤدي دورًا محوريًا في إنتاج الطاقة داخل الخلايا. ويسهم الحديد في تعزيز كفاءة جهاز المناعة، فيساعد الجسم على مقاومة العدوى، بالإضافة إلى أنه ضروري لنمو الدماغ وتطوّر الجهاز العصبي خاصة خلال الطفولة والمراهقة. إضافة إلى ذلك، يؤدي الحديد دورًا غير مباشر في تنظيم حرارة الجسم. وتشير الدراسات إلى أن نقصه حتى في غياب فقر الدم قد يؤدي إلى تراجع الأداء البدني والذهني وزيادة معدلات الغياب عن العمل أو الدراسة[2].
الهيموغلوبين
الهيموغلوبين هو بروتين، يوجد داخل خلايا الدم الحمراء، ويعد مسؤولًا عن نقل الأكسجين من الرئتين إلى أنسجة الجسم، ثم إعادة ثاني أكسيد الكربون من أنسجة الجسم إلى الرئتين، ليُطرح خارج الجسم. يتكون الهيموغلوبين من جزئين رئيسَين: جزء بروتيني يدعى الغلوبين (Globin) وأربع مجموعات من الهيم (Heme group)، يتألف الغلوبين من 4 سلاسل بروتينية، عادةً، سلسلتين من ألفا وسلسلتين من بيتا، تساعد هذه السلاسل على توفير البنية الأساسية التي تثبت مجموعة الهيم وتساعد كذلك على نقل الأكسجين، في حين تحتوي كل مجموعة هيم على ذرة حديد ترتبط كل منها بجزيء أكسجين، وكل جزيء هيموغلوبين قادر على حمل أربعة جزيئات من الأكسجين بفضل ذرات الحديد الموجودة في مجموعات الهيم (شكل 2)[3]. وتختلف أنواع الهيموغلوبين حسب مراحل النمو والظروف الصحية، من أبرزها:
[الشكل 2]
/الهيموغلوبين-(Hemoglobin).png) الهيموغلوبين-(Hemoglobin)
الهيموغلوبين-(Hemoglobin)
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
- الهيموغلوبين A (HbA): هو النوع السائد عند البالغين، ويمثل نحو 97 في المئة من الهيموغلوبين الكلّي، ويساعد على نقل الأكسجين من الرئتين إلى الأنسجة.
- الهيموغلوبينA2 (HbA2): يوجد بنسبة بسيطة تتراوح بين 1.5 و3.5 في المئة عند البالغين. وارتفاع نسبته قد تشير إلى اضطرابات مثل البيتا ثلاسيميا (Beta thalassemia).
- الهيموغلوبين F الجنينــي (HbF): هو النوع السائد لدى الأجنّة وحديثي الولادة، وينخفض مستواه بعد الولادة.
الهيموغلوبينات غير الطبيعية: مثل الهيموغلوبين S (HbS)، وهو نوع غير طبيعي يوجد في حالات
فقر الدم المنجلي (Sickle cell anemia)، والهيموغلوبينC (HbC) المرتبط بفقر دمٍ خفيف وخلل في شكل خلايا الدم الحمراء. وكذلك الهيموغلوبينE (HbE)المرتبط بأمراض الدم الوراثية.
[الشكل 3]
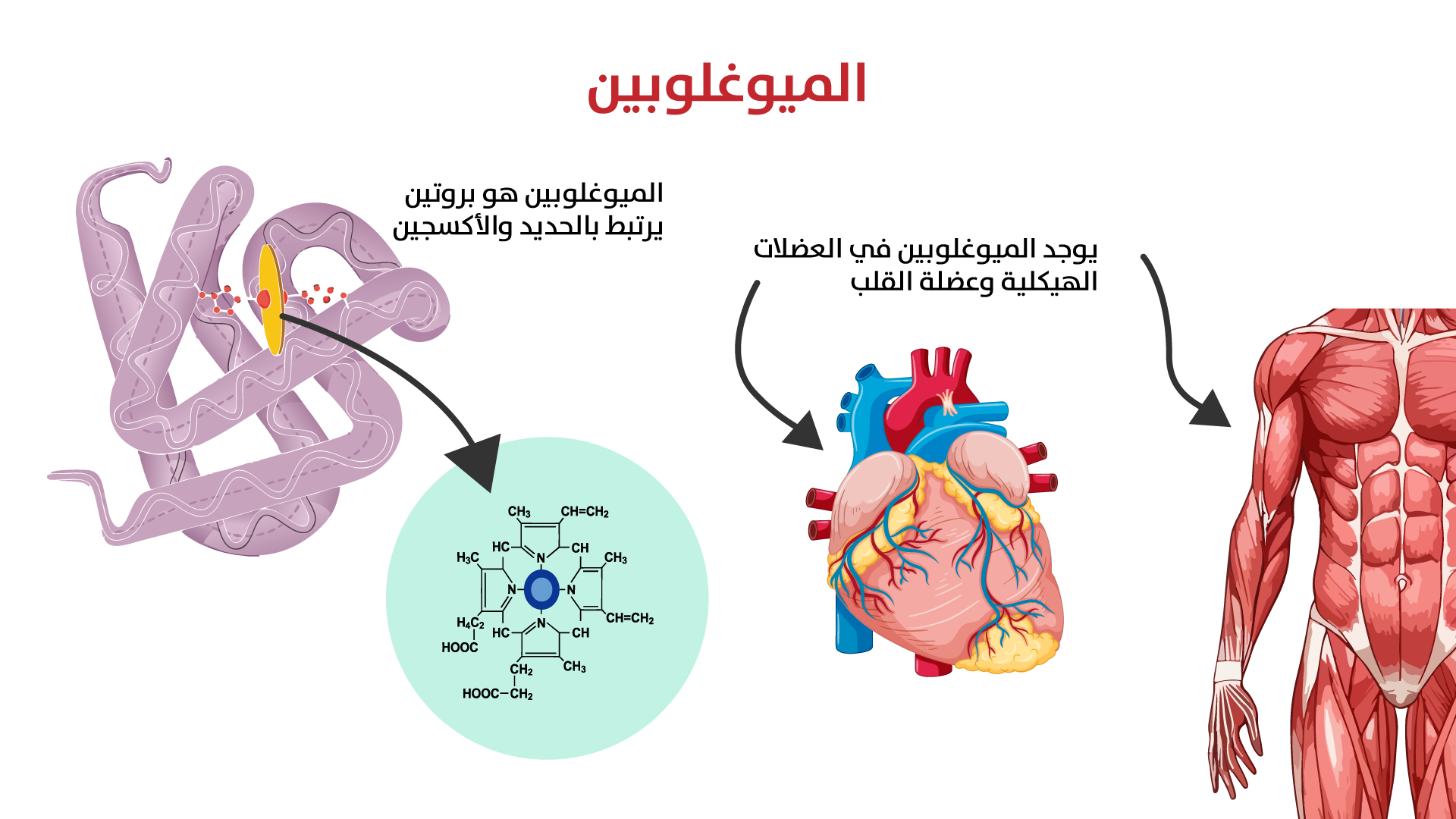 الميوغلوبين
الميوغلوبين
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
الميوغلوبين
الميوغلوبين هو بروتين عضلي يحتوي على الحديد، يوجد بشكل أساسي في خلايا العضلات، ويشبه الهيموغلوبين في تركيبه ووظيفته، لكنه يختلف عنه في بعض الخصائص. يتكوّن الميوغلوبين من سلسلة بروتينية واحدة ومجموعة هيم واحدة، تحتوي على ذرة حديد ترتبط بجزيء أكسجين واحد فقط. يساعد الميوغلوبين على توفير الأكسجين للعضلات لدعم إنتاج الطاقة أثناء الجهد، ما يُساعد في تحسين الأداء العضلي (الشكل 3).
احتياجات الحديد اليومية
تختلف احتياجات الجسم من الحديد حسب الجنس، والعمر، والحالة الصحية (جدول1)، ويُقاس عادةً بالملّيغرام لكل يوم، وفقًا لتوصيات منظمة الصحة العالمية (WHO) وهيئة الغذاء والتغذية (Food and Nutrition Board, FNB). والقيمة اليومية الموصى بها من الحديد تتراوح، عادةً، بين 7 و18 ملّيغرامًا. ويُلاحظ أن احتياج النساء والحوامل يفوق احتياج الرجال بنسبة أكبر؛ ما يُفسر ارتفاع نِسب نقص الحديد لدى النساء.
[الجدول 1]
الاحتياجات اليومية من الحديد لمختلف الفئات العمرية
الاحتياج اليومي (ملّيغرام) | الفئة |
0.27
| الرضّع (0 – 6 أشهر) |
11 | الرضّع (7- 12 أشهر) |
7
| الأطفال (1-3 سنوات) |
10 | الأطفال (4-8 سنوات) |
8 | الذكور (9-13 سنة) |
8 | الإناث (9-13 سنة) |
11 | الذكور (14-18 سنة) |
15 | الإناث (14-18 سنة) |
8 | الرجال (19 سنة فأكثر) |
18 | النساء (19-50 سنة) |
8 | النساء بعد سن اليأس |
27 | الحوامل |
9-10 | المرضعات |
أسباب نقص الحديد والفئات الأكثر عرضة لذلك
[الشكل 4]
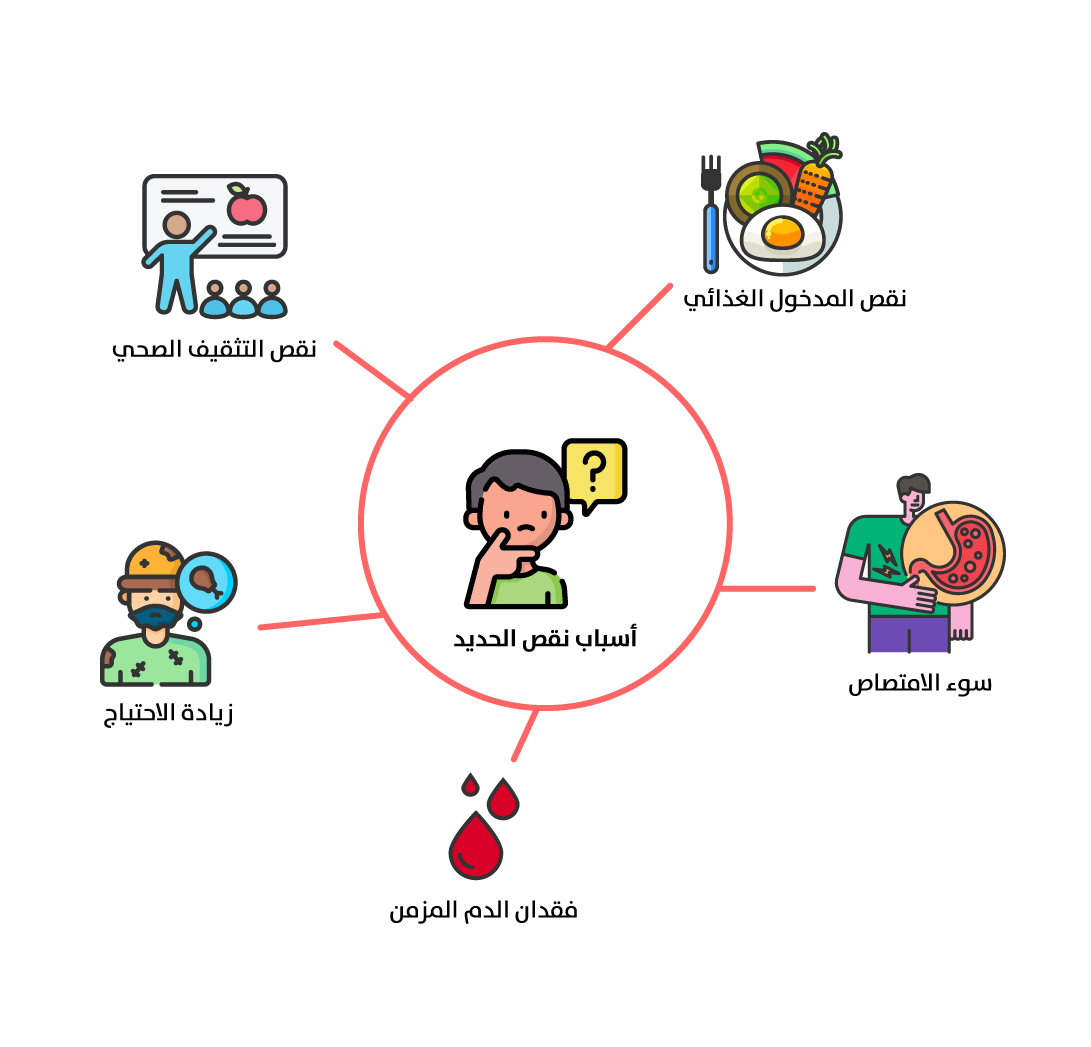 أسباب نقص الحديد
أسباب نقص الحديد
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
تتعدد العوامل التي تؤدي إلى نقص الحديد في الجسم، وفي مقدمتها، انخفاض المدخول الغذائي نتيجة عدم تناول كميات كافية من الأطعمة الغنية بالحديد، مثل: اللحوم، والكبد، والبقوليات. ويُعد سوء الامتصاص من الأسباب المهمة، ويحدث ذلك في بعض أمراض الجهاز الهضمي مثل
مرض السيلياك (Celiac disease)، أو بعد بعض جراحات السُمنة التي تقلل من كفاءة امتصاص العناصر الغذائية. وتجدر الإشارة إلى أن امتصاص الحديد يختلف باختلاف نوعه، إذ يُمتص
الحديد الهيمي (Heme iron) الموجود في المصادر الحيوانية بشكل أفضل من
الحديد غير الهيمي (Non-heme iron) الموجود في المصادر النباتية، وقد تتأثر كفاءة الامتصاص سلبيًا بعوامل مثل سوء التغذية أو اتّباع نظام غذائي يفتقر إلى الحديد. يُعد فقدان الدم المزمن من أبرز أسباب نقص الحديد، كما في حالات الدورة الشهرية الغزيرة أو النزيف المعوي الناتج من القرحة أو الأورام. ويُسهم نقص التوعية الصحيّة وعدم إدراك أهمية تناول مصادر الحديد، خاصة في المجتمعات ذات الدخل المحدود، في تفاقم هذه المشكلة (شكل 4)[4].
[الشكل 5]
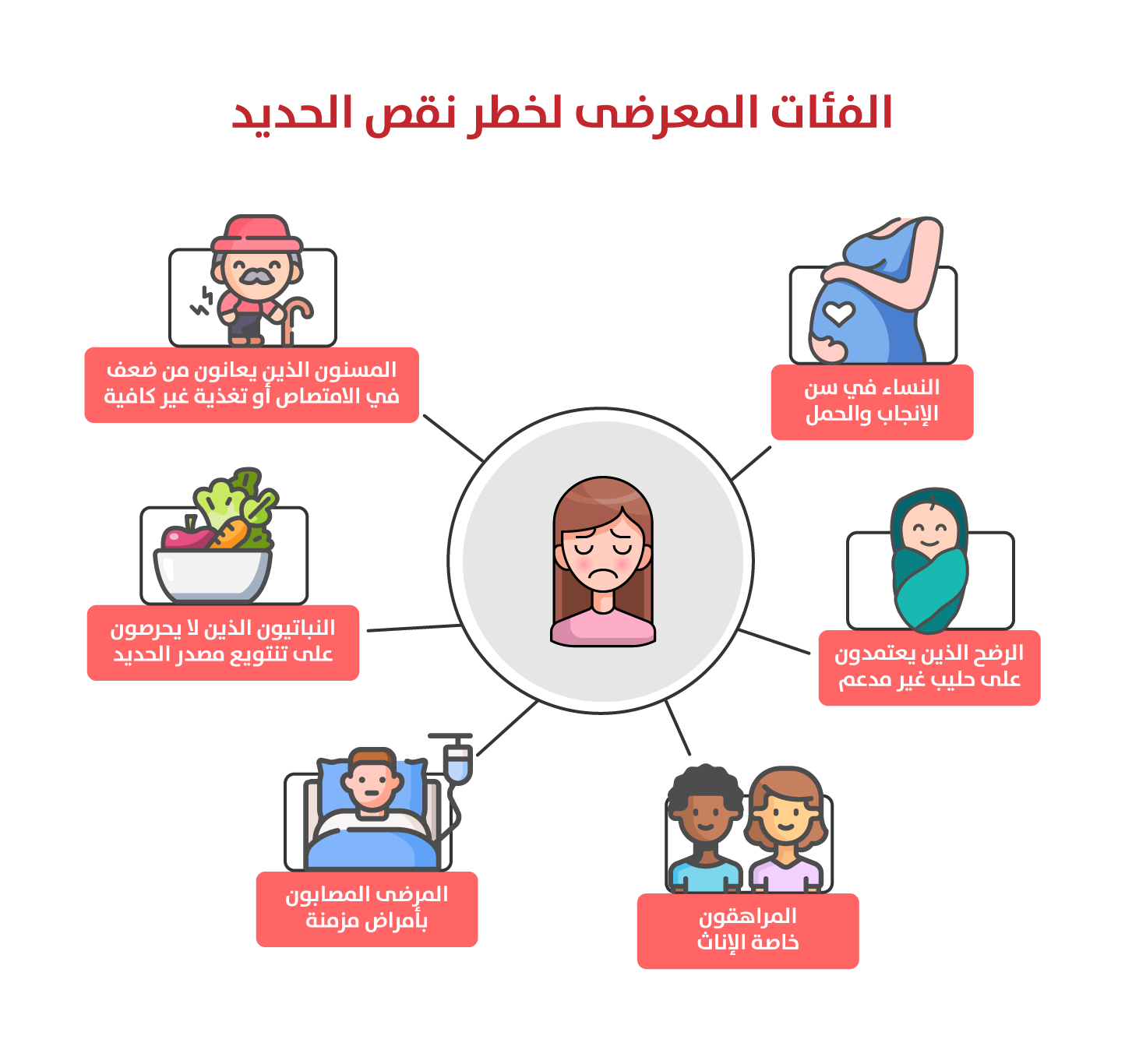 الفئات المعرّضة لخطر نقص الحديد
الفئات المعرّضة لخطر نقص الحديد
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
بعض الفئات أكثر عرضة لخطر نقص الحديد مقارنة بغيرها، ومن أبرزها النساء في سن الإنجاب، وخاصة خلال فترة الحمل، نتيجة زيادة حاجة الجسم للحديد. فنقص الحديد يزيد خطر الولادة المبكرة وتدنّي وزن المولود[5]. وكذلك في مرحلة الطفولة، إذ يتطلب النمو السريع إمدادًا كافيًا لما له تأثير في تطور الدماغ والسلوك. أما الرضّع الذين يعتمدون على حليب غير مدعّم بالحديد فهم من الفئات الحساسة لهذا النقص. وتزداد نسبة الإصابة بين المراهقين، ولا سيما الإناث، بسبب التغيرات الهرمونية وفقدان الدم خلال الدورة الشهرية. وكذلك يُعدّ المرضى المصابون بأمراض مزمنة مثل الفشل الكلوي أو الالتهابات المزمنة من الفئات المعرّضة للخطر نتيجة تأثير تلك الحالات في امتصاص الحديد أو استهلاكه داخل الجسم. ومن الفئات الأخرى الأشخاص النباتيون الذين لا يحرصون على تنويع مصادر الحديد النباتية أو تناول الأطعمة التي تعزّز امتصاصه. أما كبار السن، فقد يعانون من نقص الحديد بسبب ضعف الامتصاص أو سوء التغذية الناتج من عوامل صحية أو اجتماعية، أو وجود أمراض مزمنة (شكل 5)[6].
[الشكل 6]
 الأعراض الشائعة لنقص الحديد وتأثيراته في الصحة
الأعراض الشائعة لنقص الحديد وتأثيراته في الصحة
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
الأعراض والمضاعفات
تتعدد أعراض نقص الحديد، وتشمل الشعور بالإرهاق والتعب العام، وشحوب الجلد، وضيق التنفس عند الإجهاد، وتسارع ضربات القلب، والدوخة، وبرودة الأطراف، إضافة الى تساقط الشعر وتقصّف الأظافر. وفي الحالات الشديدة، قد تظهر أعراض أكثر تعقيدًا مثل متلازمة تململ الساقين، واضطراب البيكا (Pica)، وهو اضطراب يُعرف باشتهاء، مستمر وغير طبيعي، لتناول مواد غير غذائية مثل التراب (Geophagia) أو الثلج (Pagophagia)[7]، وعلى الرغم من أن السبب الدقيق غير مفهوم بالكامل، فإن دراسات عديدة تشير إلى أن نقص الحديد قد يؤثر في الشهية أو الإدراك الحسي، ما يؤدي إلى هذا السلوك غير المعتاد، وغالبًا ما تكون البيكا مؤشرًا على نقص حاد في الحديد، لا سيما لدى النساء الحوامل، والأطفال، والأشخاص المصابين بفقر الدم، والمرضى الذين يعانون من سوء تغذية أو أمراض مزمنة. ومن اللافت أن هذا الاضطراب يختفي في كثير من الحالات بعد علاج نقص الحديد. وتجدر الإشارة إلى أن هذه الأعراض قد تؤثر بشكل ملحوظ في جودة الحياة، وقد تتفاقم في حال تأخر التشخيص أو العلاج (شكل 6).
من جهة أخرى، فإن نقص الحديد قد يؤدي إلى مجموعة من المضاعفات التي تؤثر سلبيًا في الصحة وجودة الحياة، ومن أبرز هذه المضاعفات: فقر الدم الناتج من نقص الحديد (Iron deficiency anemia)، وفي الحالات المتقدمة، قد يسبب نقص الحديد ضعفًا في التركيز، وتأخّرًا في النمو الذهني والحركي، خاصة لدى الأطفال، وازدياد خطر العدوى، بالإضافة إلى تفاقم أمراض القلب لدى المصابين بها. أما عند الحوامل، فقد يؤدي نقص الحديد إلى الولادة المبكرة، وانخفاض وزن الجنين عند الولادة، وزيادة خطر مضاعفات الحمل[8]، لذلك، فإن التشخيص المبكر والعلاج المناسب ضروريان لتفادي هذه المضاعفات وضمان الحفاظ على الصحة العامة.
التشخيص
يُشخّص نقص الحديد من خلال مجموعة من الفحوصات السريرية والمخبرية، ويشمل التشخيص: أخذ التاريخ الطبي والفحص السريري، وإجراء الفحوصات المخبرية مثل قياس الهيموغلوبين إذ يُعد انخفاض مستواه مؤشرًا رئيسًا على وجود فقر الدم، في حين يعتبر تركيز الفيريتين (Ferritin)، وهو البروتين الأساسي المسؤول عن تخزين الحديد داخل خلايا الجسم ولا سيما في الكبد والطحال ونخاع العظم، المؤشر الأكثر دقة لتقييم مخزون الحديد ومستوياته في الدم قبل حدوث أي تغيرات في الهيموغلوبين أو حجم كريات الدم الحمراء، ما يجعله أداة مثالية للتشخيص المبكر لنقص الحديد الكامن. ومن المهم الاشارة إلى أنه عند انخفاض كمية الحديد في الجسم بسبب سوء التغذية أو النزيف المزمن أو ضعف الامتصاص، يبدأ الجسم باستخدام مخزونه من الحديد، ما يؤدي إلى انخفاض مستويات الفيريتين. وتتراوح المستويات الطبيعية للفيريتين عادة من 30 إلى 300 نانوغرام/ ملّيلتر لدى الرجال، و15 إلى 150 نانوغرام/ ملّيلتر لدى النساء، وعادة يُشخَّص نقص الحديد عندما يصل مستوى الفيريتين إلى أقل من 15 نانوغرام/ ملّيلتر، ومع ذلك، قد تختلف هذه القِيم حسب العمر والحالة الصحية العامة
[9]. وبالرغم من دقة الفيريتين بوصفه مؤشرًا لنقص الحديد، فإنّ مستوياته قد ترتفع في حالات الالتهاب، أو العدوى، أو الأمراض المزمنة، أو السرطان، ما قد يُخفي نقص الحديد الحقيقي. لذا يُنصح بإجراء فحوصات إضافية لتأكيد التشخيص، منها الحديد في مصل الدم (Serum iron) لقياس كمية الحديد المتاحة في الدم؛ والقدرة الكلية لربط الحديد (Total iron binding capacity, TIBC) التي تعكس مقدرة البروتين الناقل (الترانسفرين، Transferrin) على الارتباط بالحديد، وترتفع في حالات نقص الحديد. كما يُحسب تشبّع الترانسفرين (Transferrin saturation) بقياس النسبة بين الحديد في المصل والقدرة الكلية لربط الحديد، ويكون منخفضًا في حالة نقص الحديد. إضافة إلى ذلك، يساعد العدد الكلّي لخلايا الدم الحمراء (RBC count) والهيماتوكريت (Hematocrit) في تقييم شدة فقر الدم، ويكون متوسط حجم الخلية (Mean corpuscular volume, MCV) منخفضًا عادة في حالات نقص الحديد، وفي بعض الحالات، قد تُجرى فحوصات إضافية، مثل تحليل البراز للكشف عن فقدان دم خفي، أو تقييم امتصاص الحديد في حالات الاشتباه بسوء الامتصاص، لذلك تساعد هذه الفحوصات مجتمعة على تأكيد التشخيص، وتحديد شدة النقص، وتوجيه الخطة العلاجية المناسبة.
الوقاية والعلاج
تشمل الوقاية من نقص الحديد مجموعة من الاستراتيجيات المهمة، أبرزها نشر الوعي بأهمية الحديد والتغذية المتوازنة، خاصة بين الفئات الأكثر عرضة للخطر، ويُوصى بـالفحص الدوري لتلك الفئات، مع إثراء الأغذية الأساسية بالحديد مثل الخبز والدقيق للحد من نقصه على مستوى المجتمع. كما تُعد الرضاعة الطبيعية الحصرية خلال الأشهر الستة الأولى من العوامل الوقائية المهمة لدى الرضّع. وتشمل الجهود الوقائية أيضًا تنفيذ حملات توعوية في المدارس والمراكز الصحية، إلى جانب تدريب العاملين في الرعاية الصحية الأولية على الاكتشاف المبكر للحالات وتقديم العلاج المناسب.
يعتمد علاج نقص الحديد على شدة النقص، والسبب الكامن وراءه، والحالة الصحية العامة للمريض، ويهدف بشكل أساسي إلى تعويض مخزون الحديد ومعالجة العوامل المسببة له. ومن الضروري أيضًا معالجة السبب الكامن وراء النقص، كالنزيف المزمن أو سوء الامتصاص أو الأمراض المزمنة المؤثرة في استخدام الحديد. وبعد بدء العلاج، تُتابَع الحالة من خلال تقييم دوري لمستويات الهيموغلوبين والحديد والفريتين.
التعديلات الغذائية
تبدأ الخطوات العلاجية عادةً بتعديل النظام الغذائي، لا سيما في الحالات الخفيفة، إذ يُوصى بزيادة تناول الأطعمة الغنية بالحديد مثل اللحوم الحمراء، والكبد، بالإضافة إلى البقوليات، والخضروات الورقية الداكنة، والخبز والحبوب المدعّمة بالحديد، والفواكه المجففة. كما يُنصح بتناول مصادر ڤيتامين ج (Vitamin C) مع الوجبات لتحسين امتصاص الحديد، خاصة من المصادر النباتية.
المكملات الفموية (أقراص الحديد)
يُلجأ إلى استخدام مكملات الحديد الفموية في الحالات المتوسطة إلى الشديدة، أو عند عدم كفاية الغذاء وحده، وتعد من أكثر العلاجات شيوعًا، إذ تساعد في تعويض مخزون الحديد في الجسم. وعادةً ما يستغرق الأمر من ثلاثة إلى ستة أشهر لضمان استعادة مخزون الحديد بشكل كامل، ومن الأمثلة عليها كبريتات الحديدوز (Ferrous sulfate) أو فيومارات الحديدوز (Ferrous fumarate)، أو غلوكونات الحديدوز (Ferrous gluconate) وتُؤخذ غالبًا على معدة فارغة لتعزيز الامتصاص، وقد يؤدي تناول مكملات الحديد إلى طَعمٍ معدني في الفم أو آثار جانبية في الجهاز الهضمي مثل الإمساك، وتغير لون البراز إلى اللون الداكن، أو الإسهال، أو الغثيان أو التقيؤ، أو اضطراب المعدة. لذلك يُنصح بتناولها مع الطعام لتقليل الأعراض الجانبية.
العلاج بالحديد الوريدي
يعد الحديد الوريدي (Intravenous iron) خيارًا علاجيًا فعّالًا في الحالات التي لا يُحتمل فيها تناول الحديد عن طريق الفم، أو في حالات فقر الدم الشديد، أو عند وجود أمراض مزمنة. ويُعطى الحديد مباشرة عبر الوريد وتحت إشراف طبي باستخدام تركيبات مثل حديد السكروز (Sucrose iron) أو كاربُوكسي مالتوز الحديد (Ferric carboxymaltose)[10]، وعادةً ما تستلزم جلسة واحدة أو بضع جلسات فقط لرفع مستويات الحديد بشكل ملحوظ. وقد تحدث آثار جانبية مثل الصداع أو القيء بعد العلاج، لكنها تختفي غالبًا خلال يوم أو يومين.
نقص الحديد في الوطن العربي ودور المنظمات الدولية والوطنية في مكافحة نقصه
تشير التقارير الصادرة عن منظمة الصحة العالمية إلى أن معدّلات نقص الحديد لا تزال مرتفعة في العديد من الدول العربية، ولا سيما بين النساء الحوامل والأطفال. ويُعزى ذلك إلى عدة عوامل، أبرزها: الأنماط الغذائية غير المتوازنة، وسوء التغذية، وضعف البرامج الوطنية للكشف المبكر والتدعيم الغذائي، بالإضافة إلى بعض الممارسات الثقافية المرتبطة بالعادات الغذائية. وفي بعض البلدان، تتجاوز معدلات فقر الدم لدى النساء نسبة 50 في المئة، ما يشكّل تهديدًا كبيرًا على الصحة الإنجابية. أما ارتفاع معدلات الإصابة بين الأطفال فيرتبط بانخفاض التحصيل الدراسي وزيادة القابلية للإصابة بالأمراض المعدية[11].
تؤدي العديد من المنظمات الدولية دورًا محوريًا في التصدّي لنقص الحديد وفقر الدم المرتبط به، وفي مقدمتها منظمة الصحة العالمية ومنظمة الأمم المتحدة للطفولة (United Nations International Children’s Emergency Fund, UNICEF) وبرنامج الأغذية العالمي (World Food Program, WFP)، وتشمل تدخلاتها إصدار التوصيات والسياسات الإرشادية المتعلقة بالتدعيم الغذائي وإعطاء مكملات الحديد للنساء الحوامل والأطفال، ودعم برامج إغناء الأغذية الأساسية مثل الطحين والحبوب بالحديد والڤيتامينات. وتُسهم هذه المنظمات في تنفيذ حملات صحية عالمية تهدف إلى تقليل معدّلات فقر الدم بين الأطفال والنساء في سن الإنجاب. إلى جانب جمع البيانات الوبائية المتعلقة بنقص الحديد وتحليلها، بما يساعد على توجيه السياسات الصحية بشكل فعّال.
[الشكل 7]
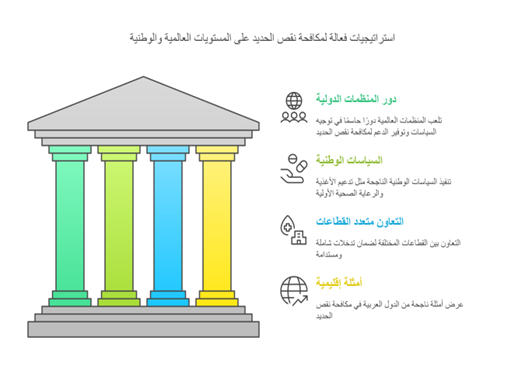 استراتيجيات لمكافحة نقص الحديد على المستويات العالمية والوطنية
استراتيجيات لمكافحة نقص الحديد على المستويات العالمية والوطنية
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
على الصعيد الوطني، تبنّت بعض الدول سياسات ناجحة لمكافحة نقص الحديد، من بينها برامج تدعيم الأغذية، وتوسيع نطاق خدمات الرعاية الصحية الأولية، وتفعيل الفحص المبكر في المدارس، ما ساعد في خفض معدلات الإصابة. وأصبح التعاون متعدد القطاعات بين وزارات الصحة والتعليم والزراعة والإعلام ضروريًا لتطبيق تدخلات شاملة ومستدامة (الشكل 7).
على سبيل المثال، نفّذت المملكة العربية السعودية برنامجًا لتدعيم دقيق القمح بالحديد وحمض الفوليك منذ التسعينيات، ما أسهم في خفض معدلات فقر الدم، خاصة بين النساء. أما في مصر، فقد أُطلقت حملات وطنية لتوزيع مكملات الحديد على طالبات المدارس، ضمن مبادرة "صحة المرأة"، إلى جانب إدراج الفحص الدوري لفقر الدم ضمن البرامج المدرسية. وفي الأردن، نفّذت وزارة الصحة الأردنية بالتعاون مع اليونيسف برنامجًا لإغناء الطحين بالحديد وحمض الفوليك، ورُصِدَت مستويات فقر الدم من خلال المسوح الوطنية. أما في قطر، فقد أدرجت مؤسسة حمد الطبية ومؤسسة الرعاية الصحية الأولية بالتعاون مع المؤسسات التعليمية برامج توعوية حول التغذية الصحية، إلى جانب إجراء فحوصات روتينية لمستويات الحديد في إطار برامج الرعاية الأولية، خصوصًا لدى النساء الحوامل. تعكس هذه الأمثلة أهمية تبني نهج وطني شامل يستند إلى بيانات محلية دقيقة، ويعتمد على الشراكة الفاعلة بين الجهات الصحية والحكومية والمجتمع المدني لضمان استدامة التدخلات وفعاليتها.
المراجع
Abbaspour, Nazanin, Richard Hurrell & Roya Kelishadi. “Review on Iron and Its Importance for Human Health.”
Journal of Research in Medical Sciences: The Official Journal of Isfahan University of Medical Sciences. vol. 19, no. 2 (2014). pp. 164-174.
Guyton, Arthur C. & John E. Hall.
Guyton and Hall Textbook of Medical Physiology. Philadelphia: Elsevier, 2011.
Jr, John W. Erdman, Ian A. Macdonald & Steven H. Zeisel (eds.).
Present Knowledge in Nutrition. Hoboken, NJ: John Wiley & Sons, 2012.
Killip, Shersten, John M. Bennett & Mara D. Chambers. “Iron Deficiency Anemia.”
American Family Physician. vol. 75, no. 5 (2007). pp. 671-678.
Longo, Dan L. & Clara Camaschella. “Iron-Deficiency Anemia.”
New England Journal of Medicine. vol. 372, no. 19 (2015). pp. 1832-1843.
McLean, Erin et al. “Worldwide Prevalence of Anaemia, WHO Vitamin and Mineral Nutrition Information System, 1993–2005.”
Public Health Nutrition. vol. 12, no. 4 (2009). pp. 444-454.
Pasricha, Sant-Rayn S. et al. “Diagnosis and Management of Iron Deficiency Anaemia: A Clinical Update.”
Medical Journal of Australia. vol. 193, no. 9 (2010). pp. 525-532.
Sooji Lee et al. “Global, Regional and National Burden of Dietary Iron Deficiency from 1990 to 2021: A Global Burden of Disease Study.”
Nature Medicine (2025). pp. 1-21. doi:
10.1038/s41591-025-03624-8
United Nations Children’s Fund (UNICEF).
Fed to Fail? The Crisis of Children’s Diets in Early Life. Child Nutrition Report. New York: UNICEF, 2021.
WHO.
Anaemia .Geneva: World Health Organization, 2020.
Wiafe, Michael Akenteng, Jessica Ayenu & Divine Eli-Cophie. “A Review of the Risk Factors for Iron Deficiency Anaemia among Adolescents in Developing Countries.”
Anemia. vol. 2023, no. 1 (2023).
World Health Organization.
Guideline: Daily Iron and Folic Acid Supplementation in Pregnant Women. Geneva: WHO, 2012.
[1] WHO,
Anaemia (Geneva: World Health Organization, 2020).
[2] Nazanin Abbaspour, Richard Hurrell & Roya Kelishadi, “Review on Iron and Its Importance for Human Health,”
Journal of Research in Medical Sciences: The Official Journal of Isfahan University of Medical Sciences, vol. 19, no. 2 (2014), p. 164.
[3] Arthur C. Guyton & John E. Hall,
Guyton and Hall Textbook of Medical Physiology (Philadelphia: Elsevier, 2011).
[4] John W. Erdman Jr., Ian A. Macdonald & Steven H. Zeisel (eds.),
Present Knowledge in Nutrition (Hoboken, NJ: John Wiley & Sons, 2012); Dan L. Longo & Clara Camaschella, “Iron-Deficiency Anemia,”
New England Journal of Medicine, vol. 372, no. 19 (2015), pp. 1832-1843.
[5] World Health Organization,
Guideline: Daily Iron and Folic Acid Supplementation in Pregnant Women (Geneva: WHO, 2012), p. 32.
[6] Michael Akenteng Wiafe, Jessica Ayenu & Divine Eli-Cophie, “A Review of the Risk Factors for Iron Deficiency Anaemia among Adolescents in Developing Countries,”
Anemia, vol. 2023, no. 1 (2023).
[7] Shersten Killip, John M. Bennett & Mara D. Chambers, “Iron Deficiency Anemia,”
American Family Physician, vol. 75, no. 5 (2007), pp. 671-678.
[8] Guyton & Hall,
op. cit.
[9] Erin McLean et al., “Worldwide Prevalence of Anaemia, WHO Vitamin and Mineral Nutrition Information System, 1993–2005,”
Public Health Nutrition, vol. 12, no. 4 (2009), pp. 444-454.
[10] Sant-Rayn S. Pasricha et al., “Diagnosis and Management of Iron Deficiency Anaemia: A Clinical Update,”
Medical Journal of Australia, vol. 193, no. 9 (2010), pp. 525-532.
[11] United Nations Children’s Fund (UNICEF),
Fed to Fail? The Crisis of Children’s Diets in Early Life, Child Nutrition Report (New York: UNICEF, 2021); Sooji Lee et al., “Global, Regional and National Burden of Dietary Iron Deficiency from 1990 to 2021: A Global Burden of Disease Study,”
Nature Medicine (2025), pp. 1-21, doi:
10.1038/s41591-025-03624-8