داء الليشمانيا (Leishmaniasis) مرض طفيلي مزمن ينتقل إلى الإنسان عبر لدغة أنثى ذبابة الرمل المصابة، ويصنف ضمن
الأمراض المدارية المهملة، ويظهر بثلاثة أشكال رئيسة: جلدي، وحشوي، ومخاطي. تختلف الأعراض بحسب النمط، وتتراوح بين تقرحات جلدية موضعية في الليشمانيا الجلدية، أو تهتك في أنسجة الفم والأنف في الليشمانيا المخاطية، وتصل إلى أعراض تؤثر في أجهزة الجسم الحيوية، مثل نقصان المناعة وتضخم الكبد. يشخص المرض عبر السيرة المرضية التي تصف الوجود في مناطق الوباء، علاوة على مشاهدة الفطريات في الخلايا البلعمية، عبر الفحوص المجهرية والمناعية، ويُعالج بأدوية مضادة للطفيليات تختلف بحسب الحالة، وقد يحتاج المرضى إلى علاج جراحي للتعامل مع آثار الفطريات على أنسجة الوجه. تَسهُل الوقاية من الليشمانيا، عبر تحاشي الوجود في مناطق الوباء، واتخاذ احترازات ضد ذبابة الرمل. يسبب داء الليشمانيا تشوهات دائمة، وقد يودي بحياة المريض، ويعدّ التشخيص المبكر والعلاج عاملًا مهمًا في حماية حياة المرضى وجودتها، وما يزال المرض يمثل تحديًّا صحيًا قائمًا في أكثر من تسعين دولة حول العالم.
الانتشار الجغرافي وعوامل الخطورة
عرفت البشرية داء الليشمانيا منذ آلاف السنين، إذ سُجّلت أوصاف مبكرة لنوع من أنواع داء الليشمانيا الجلدية منذ القرن السابع قبل الميلاد، ووثَّقت تقارير لأطباء عرب في القرن العاشر الميلادي، حالات من داء الليشمانيا الجلدي في مناطق من الشرق الأوسط، في حين اكتُشفت الطفيليات رسميًا في بدايات القرن العشرين على يد وليام ليشمان (William Leishman، 1865-1926) وشارلز دونوڤان (Charles Donovan، 1863-1951)، وحملت الاسم بعد ذلك. ويُعد المرض اليوم متوطنًا في كثير من دول العالم، ويصيب أكثر من مليون شخص سنويًّا، ولا سيما في المناطق المدارية وشبه المدارية[1].
تعدّ الليشمانيا إحدى
أمراض المناطق المدارية المهملة {{أمراض المناطق المدارية المهملة: مجموعة من الأمراض المعدية التي تنتشر بشكل رئيس في المناطق المدارية وشبه المدارية، ولا سيما في البلدان ذات المناخ الحار والرطب. غالبًا ما تكون مرتبطة بظروف الفقر، وضعف البنية التحتية الصحية، وسوء النظافة، وتشمل أمراضًا تُنقل عبر الحشرات أو المياه الملوثة.}}، وتُصنَّف معظم الدول في منطقة الشرق الأوسط وشمال أفريقيا مناطق موبوءة، باستثناء قطر والإمارات. تُسجل السودان آلاف الحالات من الليشمانيا الحشوية سنويًا، ولا سيما في المناطق التي تقع على ضفاف نهر النيل، في حين تنتشر الليشمانيا الجلدية في شمال سيناء بمصر، وفي دول أخرى مثل الأردن وسورية والسعودية وفلسطين. في المقابل، تُرصد الليشمانيا المخاطية بشكل رئيس في أميركا اللاتينية، ولا سيما في البرازيل، إذ تُسجَّل بين سكان المناطق الريفية والعاملين في الغابات[2].
يعيش ما يزيد على مليار شخص في المناطق الموبوءة بالليشمانيا، وتقدّر نسب الإصابة بـ30 ألف حالة من الليشمانيا الحشوية، وما يزيد على المليون حالة من الليشمانيا الجلدية سنويًّا. تشمل عوامل الخطورة الفقر والنزوح وسوء التغذية، والتغير المناخي ووجود مستودعات حيوانية مثل الكلاب والقوارض، ما يُسهم في توسّع انتشار
الناقل {{الناقل: كائن حي (غالبًا حشرة)، ينقل العامل المسبب للمرض من كائن حي إلى آخر، من دون أن يُصاب بالمرض نفسه. في حالة الليشمانيا، تُعدّ ذبابة الرمل (Phlebotomus أو Lutzomyia) الناقل الأساسي للطفيلي بين الإنسان والمستودعات الحيوانية.}} (ذبابة الرمل) وظهور بؤر عدوى جديدة.
الطفيلي المسبب وأنواعه
يسبب داء الليشمانيا طفيليات أولية مجهرية، تعرف باسم الليشمانيا (Leishmania)، وتنتمي إلى شعبة
اللحميات {{اللحميات: (Sarcomastigophora) تصنيف قديم يضم كائنات أولية تتحرك بالأهداب أو الأسواط، مثل الأميبا والسوطيات.}}، ورتبة
المثقبيات {{المثقبيات: (Kinetoplastida) مجموعة من الطفيليات وحيدة الخلية، تتميز بوجود الكينيتوبلاست، وتضم أنواعًا ممرِضة مثل الليشمانيا والمثقبية.}}، التي تمتاز بوجود الكينيتوبلاست، وهو مكوّن وراثي داخل الميتوكوندريا (عضو مسؤول عن إنتاج الطاقة داخل الخلايا). وتُصنَّف هذه الطفيليات ضمن فصيلة المثقبيات الحقيقية (Trypanosomatidae)، وتضم أكثر من عشرين نوعًا قادرًا على إصابة الإنسان.
يُقسَّم جنس الليشمانيا إلى جنسين: ليشمانيا (Leishmania) المنتشر في آسيا وأفريقيا وأوروبا؛ وڤيانيا (Viannia) السائد في أميركا اللاتينية. وتصنف الأنواع الممرِضة أيضًا حسب التوزيع الجغرافي إلى نوعين: أنـواع العالم القديم، وأنـواع العالم الجديد، وتختلف في نمط الإصابة، وشدة الأعراض، وسرعة تطورها، والاستجابة للعلاج[3].
في العالم القديم، تُعد الليشمانيا الكبرى (L. major) شائعة في المناطق الصحراوية، وتُسبب قرحات جلدية تُشفى خلال أسابيع؛ في حين تسبب الليشمانيا المدارية (L. tropica) آفات جلدية مزمنة وبطيئة الشفاء، قد تترك ندبات دائمة؛ أما الليشمانيا الرضيعة (L. infantum)، فتسبب الشكل الحشوي الذي يستهدف الأعضاء الداخلية، وتعدّ الأخطر، ولا سيما لدى الأطفال وضعاف المناعة.
أما في العالم الجديد، فتُعدّ الليشمانيا البرازيلية (L. braziliensis) مسؤولة عن إصابات جلدية، قد تتطور إلى شكل مخاطي يصيب الأنف والبلعوم؛ أما الليشمانيا المكسيكية (L. mexicana) فهي أقل حدة، وغالبًا ما تسبب قرحات سطحية تشفى تلقائيًّا.
دورة حياة طفيليات الليشمانيا
تمرّ طفيليات الليشمانيا بدورة حياة مزدوجة بين الحاضن الإنساني أو الحيواني، وذبابة الرمل الناقلة. داخل جسم الذبابة، تتخذ الطفيليات شكل الطور السوطي الأمامي (Promastigote)، وهو شكل مغزلي يتحرك بوساطة سوط، ويعيش في القناة الهضمية للذبابة. يستغرق تحوله إلى الشكل المعدي نحو 5 إلى 10 أيام، تبعًا لنوع الطفيلي ودرجة الحرارة. عند لدغ الإنسان، تنتقل الطفيليات إلى الجلد، إذ تُلتهم بوساطة
الخلايا البلعمية {{الخلايا البلعمية: نوع من خلايا المناعة، تبتلع الكائنات الدقيقة مثل الطفيليات وتسهم في تدميرها.}}. وداخل هذه الخلايا، تتحول خلال 48 إلى 72 ساعة، إلى الطور عديم السوط كروي الشكل (Amastigote)، يتكاثر داخل الخلية، وينتشر عبر مجرى الدم فيصيب الجلد، أو الكبد والطحال، حسب نوع الإصابة. وعندما تلدغ ذبابة أخرى شخصًا مصابًا، تبتلع الطور عديم السوط، الذي يتحول من جديد إلى الطور السوطي داخل أمعاء الذبابة، فتُستأنف الدورة[4] (الشكل 1).
 التركيب الكيميائي للهيدروكورتيزون
التركيب الكيميائي للهيدروكورتيزون
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
الأنماط السريرية والأعراض والعلامات
يُصنَّف داء الليشمانيا سريريًّا إلى ثلاثة أنماط رئيسة: الجلدية، والحشوية، والمخاطية، وتختلف فيما بينها بحسب نوع الطفيلي وموقع الإصابة.
- الليشمانيا الجلدية: يُعدّ داء الليشمانيا الجلدية الشكل الأشيع والأقل حدة. يسبب هذا المرض أنواعٌ مختلفة من الطفيلي، إذ تسبب فصيلة الليشمانيا الكبرى والليشمانيا المدارية هذا المرض في العالم القديم (آسيا وأفريقيا وأوروبا)، في حين تسبب فصائل كالليشمانيا البرازيلية، والليشمانيا المكسيكية، وليشمانيا الأمازون، هذه الإصابة في مرضى العالم الحديث (الأميركتين). وتبدأ الإصابة بظهور بقعة أو تقرح غير مؤلم في موضع اللدغة أو حولها، وتكون هذه الآفات في المناطق المكشوفة من الجسد كالذراعين والساقين. يتطور المرض إلى مرض الليشمانيا الجلدية المنتشرة (Diffuse) في حالات محدودة، ولا سيما مع ليشمانيا الأمازون، إذ تظهر بثور منتشرة في أنحاء مختلفة من الجسد، ثم تنفجر وتتقرح، قبل أن تشفى. تتقرح آفات الليشمانيا الجلدية تدريجيًّا وتستمر لأسابيع أو أشهر، وقد تترك ندبات دائمة في مكان ظهورها. تعدّ الليشمانيا الجلدية مرضًا محدودًا يشفى تلقائيًا في الغالب، وتساعد العلاجات في تسريع الشفاء، لكنه قد يتطور إلى أنماط أشد أذى، مثل الليشمانيا المخاطية - الحشوية.
- الليشمانيا المخاطية: تبدأ الليشمانيا المخاطية بوصفها آفة (تقرّحًا) جلدية صغيرة، ثم تمتد إلى الأغشية المخاطية للفم والأنف والحنجرة، مسببة تقرحات وتشوهات واسعة، قد تعوق التنفس أو النطق. يسبب هذا النوع من الليشمانيا - فصيلة الليشمانيا البرازيلية حصرًا - تدميرًا للأغشية المخاطية إذا لم يشخص ويعالج باكرًا. يمكن أن تظهر الليشمانيا المخاطية بعد شهور أو سنوات من زوال الإصابة الأولية، وتسبب الإصابة به عادة تدميرًا كبيرًا لأنسجة الفم والأنف والحنجرة، حتى الأجفان، وقد يسبب هذا تأثيرًا في عملية التنفس لدى المرضى، ويعطل تغذيتهم. يحصل هذا الأذى الشديد للمريض لأسباب ما تزال مجهولة، إلا أن عوامل متعلقة بالطفيلي والحاضن، تسهم في وصول الحالة إلى هذا المستوى. تعدّ الليشمانيا المخاطية مرضًا مقاومًا للعلاجات، ويموت المصابون عادة بسبب نقص التغذية والعدوى الفطرية الفائقة.
- الليشمانيا الحشوية: الليشمانيا الحشوية (الكالازار، Kala-azar)، تُصيب الكبد والطحال ونقي العظم، بعد انبثاث الطفيلي والبلعميات التي تحمله من مكان الإصابة الجلدية الأولي. في العالم القديم، يسبب هذا النوع فصيلة الليشمانيا الدونوڤانية في مناطق الهند وباكستان، وليشمانيا الرضّع في مصر والبحر المتوسط. أما في العالم الجديد، فيسبب هذا المرض ليشمانيا تشاغاسي (Chagasi)، التي توجد في بعض مناطق البرازيل. وتتميز بأعراض جهازية مثل الحمى المزمنة، وفقدان الوزن، وتضخم الكبد والطحال، علاوة على فقر الدم ونقص كريات الدم البيضاء والصفائح. يسبب هذا للمريض نقصًا في المناعة ونقصًا في جميع مكونات الدم، ما يهدد المريض بالموت بسبب العدوى الفائقة أو الأمراض الڤيروسية الشديدة. وقد تظهر على المريض أعراض الليشمانيا المصحوبة بالإيدز {{الإيدز: أو ما يعرف بمتلازمة نقص المناعة المكتسب، هو مرض ڤيروسي مزمن يسببه ڤيروس نقص المناعة البشرية (HIV)، ويؤدي إلى تدهور تدريجي في جهاز المناعة، ما يجعل الجسد عرضة للعدوى الانتهازية والأورام. ينقل عبر الدم والعلاقات الجنسية أو من الأم إلى الجنين. ولا يوجد له علاج شافٍ، لكن يمكن السيطرة عليه بالأدوية.}}[5].
تُمثل هذه الأنماط والأعراض مرجعًا أساسيًّا في التشخيص السريري، ولا سيما في المناطق المتوطنة، أو عند وجود تاريخ سفر إلى مناطق موبوءة.
التشخيص
يعتمد تشخيص داء الليشمانيا على الجمع بين التقييم السريري والفحوصات المخبرية. يبدأ التشخيص بأخذ السيرة المرضية، ولا سيما عند التعرض المحتمل للدغات ذبابة الرمل، أو السفر إلى مناطق موبوءة. وإذا ترجحت إصابة المريض بالليشمانيا، يستخدم الفحص المجهري للكشف عن الطفيلي داخل الخلايا البلعمية، اعتمادًا على عينات مأخوذة من الجلد أو
نقي العظم{{نقي العظم: نسيج إسفنجي لين، يوجد داخل بعض العظام، ويعدّ المركز الأساسي لتكوين خلايا الدم، بما في ذلك خلايا الدم الحمراء والبيضاء والصفائح. يحتوي على خلايا جذعية دموية، ويتفرع إلى نوعين: الأول نقي أحمر نشط، والثاني نقي أصفر غني بالدهون، وأي خلل فيه قد يسبب أمراضًا خطيرة مثل اللوكيميا.}}؛ أو
العقد اللمفاوية {{العقد اللمفاوية: تجمعات صغيرة من الأنسجة اللمفاوية، تُعدّ جزءًا أساسيًّا من الجهاز المناعي. تصفي السائل اللمفاوي وتتعرف العوامل المُمرِضة مثل البكتيريا والڤيروسات. تنتشر في أنحاء الجسم، وتلتهب أو تتضخم عند حدوث عدوى أو أمراض مناعية أو أورام.}}. وقد يُستخدم الزرع المختبري لعزل الطفيلي، ولكنه يحتاج وقتًا طويلًا لصدور نتائجه. تعدّ الاختبارات الجزيئية مثل تقنية "تفاعل البوليميراز المتسلسل" (PCR)، من الأدوات الدقيقة لتحديد النوع، إذ تتبع هذه الفحوص الحمض الوراثي للطفيلي في الدم، ما يجعلها دقيقة وفعالة في الكشف عن وجوده. كذلك تُستخدم الاختبارات المصلية، كاختبار rK39 {{اختبار 39rK: فحص سريع للكشف عن داء اللشمانيا الحشوي، يُعتمد فيه على تحري الأجسام المضادة في سوائل الجسم، مثل السيروم أو اللعاب.}}، لتشخيص الحالات الحشوية، ولا سيما ميدانيًّا في المناطق الموبوئة، إذ تصدر نتائجها بشكل سريع، وتحمل دقة فحص جيدة. يُسهم التشخيص المبكر والدقيق في اختيار العلاج المناسب وتجنب المضاعفات الخطيرة[6] الصورة ١.
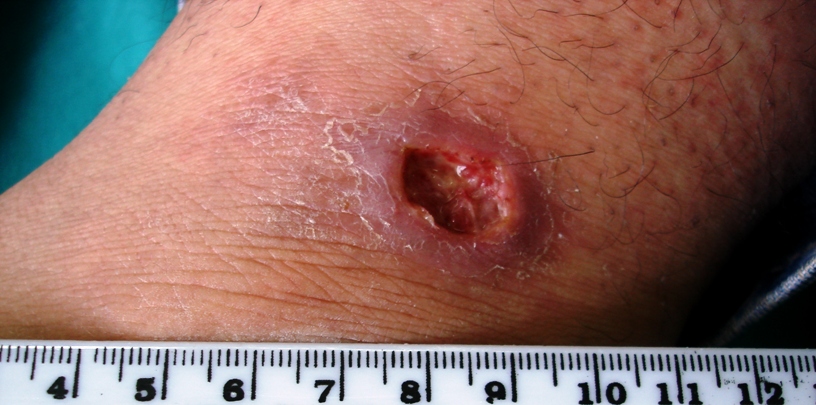 الصورة ١ داء الليشمانيات الجلدي
الصورة ١ داء الليشمانيات الجلدي
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
العلاج
قد تُشفى الليشمانيا الجلدية تلقائيًّا، إلا أن التدخل العلاجي يفضل لتقصير مدة الإصابة وتجنب التشوهات، وتُستخدم في ذلك العلاجات الموضعية، أو الحقن الموضعي بمضادات الأنتيمون في الحالات المزمنة أو المنتشرة. أما الليشمانيا المخاطية، فتحتاج إلى علاج مبكر ومكثف لتفادي المضاعفات، وقد تتطلب تدخلًا جراحيًّا في الحالات المتقدمة، ولا سيما عند إصابة الوجه أو الحنجرة. أما الليشمانيا الحشوية، فتتطلب علاجًا جهازيًّا بأدوية مضادة للطفيليات، مثل الأمفوتيريسين ب عبر الوريد، أو ميلتيفوسين عبر الفم، وهي فعالة لكنها قد تسبب آثارًا جانبية. كذلك يستخدم بارومومايسين بوصفه خيارًا منخفض التكلفة في بعض الدول. تختلف بروتوكولات العلاج حسب نوع الإصابة وتوصيات منظمة الصحة العالمية، علاوة على السياسات المحلية وتَوفر الأدوية، وقد يُوصى باستخدام أكثر من دواء في آنٍ واحد، لتقصير مدة العلاج، وتقليل خطر تطور المقاومة الدوائية[7].
الاستجابة الصحية والجهود العالمية
تُواجه جهود مكافحة داء الليشمانيا تحديات عديدة، أبرزها الفقر والنزوح وتغير المناخ، ما يُسهم في اتساع رقعة انتشار المرض وظهور بؤر جديدة. وتستند استراتيجيات المكافحة إلى ثلاث ركائز أساسية: التشخيص المبكر، وتوفير العلاج، والسيطرة على الذبابة الناقلة والمستودعات الحيوانية. تدعم منظمة الصحة العالمية الدول المتأثرة، عبر توفير أدوية مجانية لعلاج الليشمانيا الحشوية، ولا سيما الأمفوتيريسين ب، وتحسين قدرات التشخيص في المناطق الريفية. كذلك أُطلقت مبادرات في الهند وشرق أفريقيا وأميركا اللاتينية، تُعنى بالتدريب وتحسين أنظمة التبليغ، وزيادة الوعي المجتمعي. وتشجع المنظمة على تبني نهج "الصحة الواحدة"، الذي يربط بين صحة الإنسان والحيوان والبيئة، في مكافحة الأمراض المشتركة. ورغم التقدم المحرَز في بعض الدول، ما يزال المرض يصنف ضمن الأمراض المدارية المهملة، ما يستدعي التزامًا طويل الأمد بالبحث والتوعية والوقاية الصورة٢.
 اليمن 2016، متطوّعين في المركز الإقليمي لمكافحة اللشمانيا، أثناء توزيع دواء "بنتوستام" (Pentostam)، وهو علاج مخصّص لمرض اللشمانيا (Leishmaniasis).
اليمن 2016، متطوّعين في المركز الإقليمي لمكافحة اللشمانيا، أثناء توزيع دواء "بنتوستام" (Pentostam)، وهو علاج مخصّص لمرض اللشمانيا (Leishmaniasis).
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
المراجع
العربية
علي، منال. "تنميط أنواع الليشمانيا المسئولة عن الإصابات الجلدية في اللاذقية". رسالة ماجستير. قسم الكيمياء الحيوية والأحياء الدقيقة - كلية الصيدلة. جامعة دمشق. دمشق. 2014.
الورد، حارث سعيد جعفر. "دراسة مرجعية عن طفيلي الليشمانيا وداء الليشمانيات".
مجلة كلية التربية الأساسية. مج 24، العدد 102 (2018).
الأجنبية
Abuowarda, M. et al. “Epidemiological and Genetic Characteristics of Asymptomatic Canine Leishmaniasis and Implications for Human Leishmania Infections in Egypt.”
Zoonoses and Public Health. vol. 68, no. 5 (2021).
“Cutaneous Leishmaniasis in Sudan.” World Health Organization Regional Office for the Eastern Mediterranean. at: https://acr.ps/1L9BPo3
“Leishmaniasis – DPDx Diagnostic Manual.” Centers for Disease Control and Prevention (CDC). at: https://acr.ps/1L9BOV5
“Leishmaniasis. Global Health Observatory.” World Health Organization. at: https://acr.ps/1L9BPP4
McGwire, B. S. & A. R. Satoskar. “Leishmaniasis: Clinical Syndromes and Treatment.”
QJM: An International Journal of Medicine. vol. 107, no. 1 (2014).
Nagle, Advait S. et al. “Recent Developments in Drug Discovery for Leishmaniasis and Human African Trypanosomiasis.”
Chemical Reviews. vol. 114, no. 22 (2014).
“Neglected Tropical Diseases.” World Health Organization. at: https://acr.ps/1L9BPuK
Sundar, Shyam & Jaya Chakravarty. “An Update on Pharmacotherapy for Leishmaniasis.”
Expert Opinion on Pharmacotherapy. vol. 16, no. 2 (2015). pp. 237-252.
Vaish, Manisha et al. “RK39 Antigen for the Diagnosis of Visceral Leishmaniasis by Using Human Saliva.”
The American Journal of Tropical Medicine and Hygiene. vol. 86, no. 4 (2012). pp. 598-600.
[1] “Neglected Tropical Diseases,” World Health Organization, accessed on 4/9/2025, at:
https://www.who.int/health-topics/neglected-tropical-diseases
Neglected tropical diseases
Neglected tropical diseases
Neglected tropical diseases
[2] منال علي، "تنميط أنواع الليشمانيا المسئولة عن الإصابات الجلدية في اللاذقية"، رسالة ماجستير، قسم الكيمياء الحيوية والأحياء الدقيقة - كلية الصيدلة، جامعة دمشق، دمشق، 2014؛
Abuowarda et al., “Epidemiological and Genetic Characteristics of Asymptomatic Canine Leishmaniasis and Implications for Human Leishmania Infections in Egypt,”
Zoonoses and Public Health, vol. 68, no. 5 (2021), pp. 413-430; “Cutaneous Leishmaniasis in Sudan,” World Health Organization Regional Office for the Eastern Mediterranean, accessed on 4/9/2025, at:
https://www.emro.who.int/neglected-tropical-diseases/countries/cl‑sudan.html; “Leishmaniasis. Global Health Observatory,” World Health Organization, accessed on 4/9/2025, at:
https://www.who.int/data/gho/data/themes/topics/gho-ntd-leishmaniasis
[3] حارث سعيد جعفر الورد، "دراسة مرجعية عن طفيلي الليشمانيا وداء الليشمانيات"،
مجلة كلية التربية الأساسية، مج 24، العدد 102 (2018)، ص 51-62.
[4] “Leishmaniasis – DPDx Diagnostic Manual,” Centers for Disease Control and Prevention (CDC), accessed on 4/9/2025, at:
https://www.cdc.gov/dpdx/leishmaniasis/index.html
[5] B. S. McGwire & A. R. Satoskar, “Leishmaniasis: Clinical Syndromes and Treatment,”
QJM: An International Journal of Medicine, vol. 107, no. 1 (2014), pp. 7-14.
[6] Manisha Vaish et al., “RK39 Antigen for the Diagnosis of Visceral Leishmaniasis by Using Human Saliva,”
The American Journal of Tropical Medicine and Hygiene, vol. 86, no. 4 (2012), pp. 598-600; “Leishmaniasis – DPDx Diagnostic Manual”.
[7] Advait S. Nagle et al., “Recent Developments in Drug Discovery for Leishmaniasis and Human African Trypanosomiasis,”
Chemical Reviews, vol. 114, no. 22 (2014), pp. 11305-11347; Shyam Sundar & Jaya Chakravarty, “An Update on Pharmacotherapy for Leishmaniasis,”
Expert Opinion on Pharmacotherapy, vol. 16, no. 2 (2015), pp. 237-252.