البواسير جزء تشريحي طبيعي من بنية قناة الشرج، وتتكوَّن من بدايات أوردةٍ تتصل مباشرة بنهايات شريانية، عبر تشابكات شريانية وريدية تُعرف باسم "الوسائد الشرجية" أو "الجيوب الوعائية". وتؤدي هذه الوسائد دورًا مهمًا في عملية التحكم الطبيعي في إخراج البراز والغازات، بفضل قدرتها على الانضغاط والإغلاق. ومع ذلك، تُعدّ أمراض البواسير من أكثر الاضطرابات الشرجية شيوعًا، إذ تحدث الأعراض المرضية عندما تتضخم هذه التكوينات الوعائية، ما يؤدي إلى اتساع الأوعية الدموية واحتقانها، وتشكُّل كتل بارزة سهلة النزف، علاوة على ترهل الغشاء المخاطي المحيط بها، الذي قد يتدلى خارج فتحة الشرج. وتظهر البواسير من خلال مجموعة من الأعراض، أبرزها: النزف الشرجي، والألم، ووجود كتل لحمية، إلى جانب إفرازات ناتجة من البواسير المتدلية. وتُشخَّص الحالة بعد أخذ سيرة مرضية مفصلة، وإجراء فحص سريري دقيق، مع تقييم البواسير الداخلية باستخدام منظار الشرج. وتُحدَّد خطة العلاج بناءً على شدة الأعراض، وتبدأ عادةً بمعالجة الإمساك، وتصحيح العادات المرتبطة بعملية التبرز، وتشجيع استخدام الحمام الموضعي الدافئ، إلى جانب اللجوء إلى الإجراءات التداخلية غير الجراحية في المراحل المبكرة، في حين أن الجراحة تُستخدَم في الحالات المتقدمة أو المعقدة.
تعريفها
البواسير (Hemorrhoids, Piles) هي مكون تشريحي طبيعي ضمن بنية قناة الشرج، وليست مرضًا بحد ذاتها كما يُشاع. تتكون البواسير طبيعيًّا من بدايات أوردة متصلة مباشرة بنهايات شريانية، عبر تشابكات شريانية وريدية (Arteriovenous communications)، لتشكّل ما يُعرف بالوسائد الشرجية {{الوسائد الشرجية: (Anal cushions) هي تجمعات وعائية طبيعية مكوّنة من شبكات شريانية ووريدية محاطة بنسيج ضام، وتتموضع داخل القناة الشرجية. هذه الوسائد تؤدي دورًا أساسيًّا في الإغلاق المحكم للشرج، ما يمنع تسرب البراز أو الغازات. إلى جانب ذلك، لها وظيفة حيوية في تنظيم عملية التبرز.}} أو الجيوب الوعائية (Sinusoids). إن قابلية البواسير للانضغاط والإغلاق تمنحها القدرة على الإسهام في الوظيفة الأساسية لقناة الشرج، وهي التحكم بإخراج البراز والغازات (Stool and gas continence)، تمامًا كما تفعل جلدة الصنبور في منع التسرب[1].
تحدث أعراض البواسير عندما تتضخم هذه التكوينات الوعائية وتفقد وظيفتها الطبيعية، فعند اتساع الأوعية الدموية واحتقانها، يُحتمَل أن تتكوَّن كتل بارزة يسهل نزفها. كذلك قد يترهل الغشاء المخاطي المبطن لها، فيسهل تدليها إلى خارج القناة الشرجية. ويُذكَر أن البواسير ليست من مكونات المستقيم، كما يُذكَر في بعض المراجع بشكل خاطئ، بل تنتمي إلى قناة الشرج تحديدًا. وتمتاز أمراض البواسير بشيوعها، إذ يُقدَّر أن نحو نصف البالغين قد يعانون منها في مرحلة ما من حياتهم. وتزداد نسبة الإصابة مع التقدم في العمر، ولا سيما بعد سن الخمسين. ومن دلالات سعة انتشارها، أن المرضى أصبحوا يطلقون على معظم أعراض أمراض الشرج مصطلح البواسير، ما يستدعي الدقة عند أخذ السيرة المرضية، لتفادي الخلط بين مختلف الأمراض الشرجية[2].
وصفها
تُوصَف البواسير من خلال أربع صفات تُعطي تصورًا واضحًا وكاملًا عن الحالة المرضية للمريض، وهي[3]:
- الموقع حسب دائرة فتحة الشرج (الساعة الشرجية {{الساعة الشرجية: (Anal clock) نموذج تشريحي افتراضي يُستخدم لوصف المواقع الدقيقة للإصابات أو الأمراض في منطقة الشرج. يعتمد هذا النموذج على تصور وضع المريض مستلقيًا على ظهره، وتخيّلِ فتحة الشرج مثل ساعة تقليديّة، إذ تُحدَّد المواقع تبعًا لأرقام عقارب الساعة.}}): يُنظر إلى فتحة الشرج كما لو كانت قرص ساعة دائرية، في حين أن المريض يكون في وضع يشبه وضع الولادة [الشكل 1]. في هذا التصور، تكون البواسير الرئيسة (Primary hemorrhoids) في الساعات 3، 7، 11، وهي المواقع التي تتركز فيها الأوعية الدموية المغذية للبواسير. أما البواسير الثانوية (Secondary hemorrhoids)، فتوجد بين تلك المواقع، ومن ثم يمكن أن تشمل البواسير دائرة الشرج كاملة (Circumferential hemorrhoids).
- الموقع بالنسبة لقناة الشرج (داخلية وخارجية): نظرًا لاختلاف النشأة الجنينية والبنية التشريحية لقناة الشرج، التي تنقسم إلى جزء علوي وآخر سفلي، تُصنَّف البواسير بحسب موقعها ضمّن هذين الجزأين، فالبواسير التي تنشأ في الجزء العلوي تُعرف بالبواسير الداخلية (Internal hemorrhoids)، وتمتاز ببطانة ذات لون وردي ناعم، يعكس طبيعة الغشاء المخاطي المغطِّي لها. أما البواسير التي تظهر في الجزء السفلي من القناة، فتُسمى البواسير الخارجية (External hemorrhoids)، وتكون مغطاة ببطانة شبيهة بجلد الجسم الخارجي، لكنها خالية من الشعر [الشكل 1].
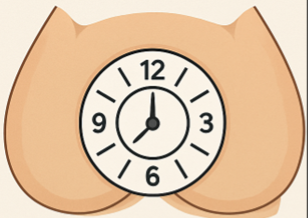 البواسير الثانوية حسب الساعة الشرجية
البواسير الثانوية حسب الساعة الشرجية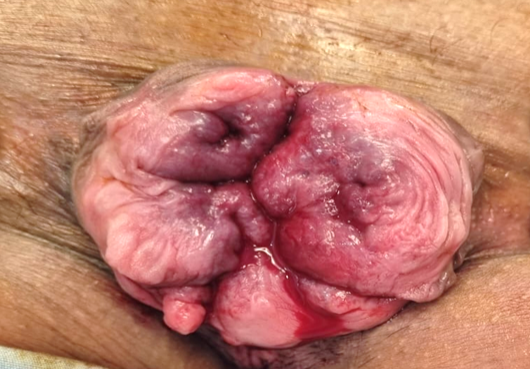 بواسير داخلية وخارجية في المواقع الثلاثة التقليدية
بواسير داخلية وخارجية في المواقع الثلاثة التقليدية
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
- مرحلة المرض (Stages): يُصنَّف مرض البواسير إلى أربع مراحل رئيسة، وذلك بناءً على درجة التدلي (Prolap) وخروج البواسير خارج فتحة الشرج. في المرحلة الأولى، يعاني المريض نزفًا من دون أي تدلٍّ؛ وفي المرحلة الثانية يحدث تدلٍّ في أثناء عملية الإخراج، لكنه يعود تلقائيًّا من دون تدخل؛ وفي المرحلة الثالثة يتدلى جزء من البواسير في أثناء الإخراج، ويحتاج المريض إلى إعادته يدويًّا؛ وفي المرحلة الرابعة، هناك تدلٍّ دائم لا يعود حتى مع الدفع اليدوي.
- وجود المضاعفات: ومن أهمها: اختناق البواسير المتدلية {{اختناق البواسير المتدلية: (Strangulation of prolapsed hemorrhoids) حالة طبية طارئة تمثل وضعًا يحدث فيه انزلاق البواسير الداخلية خارج فتحة الشرج، وانغلاق فتحة الشرج عليها، مولّدة عدم قدرتها على الرجوع تلقائيًّا إلى مكانها الطبيعي. يؤدي هذا الانحباس إلى انقطاع التروية الدموية للبواسير، ما يتسبب في آلام شديدة وانتفاخ ناجم عن التورم الموضعي.}}، الذي يُعدّ من أبرز مضاعفات البواسير المتقدمة، ويحدث نتيجة لتشنّج (Spasm) العضلة العاصرة الشرجية (Anal sphincter) حول البواسير، ما يُسبب احتقانًا (Edema) ونقصًا في التروية الدموية. وقد يؤدي ذلك إلى تقرح الأنسجة أو حتى موتها، فيما يُعرَف بالأُكال أو الآكلة (Gangrene) [الشكل 2]. ومن المضاعفات الأخرى الشائعة: التجلط أو التخثر (Thrombosis)، ما يؤدي إلى تكوّن كتلة صلبة مؤلمة [الشكل 3]. وفي كلتا الحالتين، يعاني المريض ألمًا حادًا، ما يتطلب تدخلًا طبيًا عاجلًا.
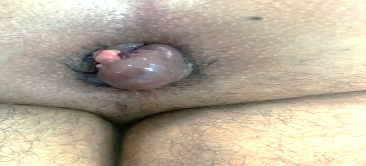 بواسير مختلفة.
بواسير مختلفة.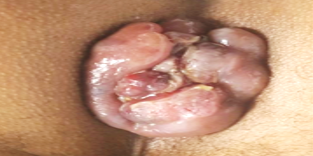 بواسير مختلفة
بواسير مختلفة
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
عوامل خطرها
تُعدّ العوامل التي تؤدي إلى الإصابة بالبواسير أو تفاقم أعراضها متعددة، ويأتي في مقدمتها الإمساك، سواء بوصفه عاملًا مسببًا أم مصاحبًا، إذ قد يلجأ بعض المرضى إلى تجنّب التبرز خوفًا من الألم، ما يزيد من حدة الإمساك. وقد تسهم بعض الأدوية التي تُسبب الإمساك ضمن آثارها الجانبية، في ظهور أعراض البواسير. ويُذكَر أن الإسهال المزمن بدوره قد يُفاقم الأعراض لدى المرضى المصابين. وتُعدّ الأنماط الغذائية فقيرة الألياف والسوائل من الأسباب الشائعة كذلك، إذ تؤدي إلى صلابة البراز وصعوبة إخراجه. كذلك يُعدّ الحمل من العوامل المهيّئة للبواسير، نتيجة زيادة الضغط داخل البطن وتغيرات الدورة الدموية. وتُسهم عادات التبرز غير الصحية، مثل الجلوس لأوقات طويلة على المرحاض، أو الشد، أو الحزق الشديد (Straining) في أثناء التبرز، أو تجاهل الرغبة في الإخراج، في زيادة الضغط على الأوردة الشرجية. أخيرًا، فإن السمنة واتباع نمط حياة خامل يفتقر إلى النشاط البدني والحركة المنتظمة، يُعدان من العوامل المهمة لتطوّر البواسير وزيادة شدة أعراضها[4].
أعراضها
من أبرز أعراض البواسير الشرجية ما يلي[5]:
- النزف الشرجي: يُعدّ من الأعراض الشائعة للبواسير، ويتميز بظهور دم ذي لون أحمر قانٍ أو قرمزي فاتح (Bright red) وغالبًا ما يظهر النزف على شكل خطوط أو مشحات على ورق التواليت، أو قطرات تُلحَظ في نهاية عملية التبرز. وفي بعض الحالات، قد يكون النزف أكثر غزارة. وإذا استمر المرض مدة طويلة من دون علاج، فقد يؤدي فقدان الدم المزمن إلى تطور فقر دم تدريجي، قد يصل في بعض الحالات إلى درجة شديدة تتطلب تدخلًا طبيًّا.
- الكتلة اللحمية: وهي الباسور المتدلي، ويمكن أن يعاني المريض من كتلة أو أكثر.
- الألم: مع غياب المضاعفات، يكون الألم المرتبط بالبواسير عادةً ذا طبيعة كليلة (Dull pain)، ويزداد وضوحًا في أثناء التبرز أو بعد الجلوس أو الوقوف لأوقات طويلة. أما في حال حدوث مضاعفات مثل الاختناق (Strangulation) أو التخثر (Thrombosis)، فإن الألم يتحول إلى ألم حاد وشديد (Acute sharp pain)، ويكون متواصلًا، ما يستدعي التقييم والعلاج الفوري.
- الإفرازات، والرطوبة، والحكة: ويُعزى ذلك إلى الإفرازات الناتجة من البواسير المتدلية، أو أحيانًا بسبب تسريب خفيف من الشرج. هذه الأعراض مصدر إزعاج متكرر، وقد تؤدي إلى تهيج الجلد المحيط بالمنطقة الشرجية.
تشخيصها
بعد أخذ السيرة المرضية بشكل مُفصّل، يُجرى الفحص السريري للمريض بإحدى الوضعيتَيْن الشائعتَيْن: في الوضع الجانبي الأيسر (Left lateral position) مع ثني الفخذين نحو البطن؛ أو في وضع الاستلقاء على البطن (Prone position)، مع رفع الحوض باستخدام طاولة مخصصة لهذا الغرض، ليكون في مستوى أعلى من الظهر. يُطلَب من المريض أداء عملية الدفع كما يحدث في أثناء التبرز، ما يساعد في رؤية البواسير المتدلية من الدرجة الرابعة، وأحيانًا تلك من الدرجة الثالثة أو حتى الثانية في بعض الحالات. كذلك يمكن خلال الفحص ملاحظة البواسير المصابة بمضاعفات مثل الاختناق (Strangulation) أو التخثر (Thrombosis)، وفي الوقت ذاته يجري التأكد من عدم وجود أمراض شرجية أخرى، مثل الشق الشرجي الذي يصاحب أحيانًا البواسير[6].
تُفحَص البواسير الداخلية عن طريق منظار الشرج (Anoscope)، بعد عمل الفحص الشرجي الإصبعي (Digital rectal examination). وفي حال الاشتباه بوجود أمراض في المستقيم، يمكن استخدام منظار المستقيم الصلب (Proctoscope)، أو منظار القولون السيني الصلب (Rigid sigmoidoscope) [الشكل 4]. وعند الحاجة إلى تقييم القولون السيني أو القولون الكامل، يحتاج المريض إلى الخضوع للتنظير، عن طريق المنظار السيني المرن (Flexible sigmoidoscope) أو المنظار المرن (Flexible colonoscope).
 أنواع المناظير الصلبة المستخدمة لتقييم الشرج والمستقيم
أنواع المناظير الصلبة المستخدمة لتقييم الشرج والمستقيم
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
إجراءات ما قبل علاجها
من الضروري التأكيد على أن التحقق من عدم وجود أسباب أخرى وراء أعراض المريض، لا يقل أهمية عن تشخيص البواسير نفسها، فبعض أعراض البواسير الشرجية قد تتشابه مع أعراض أمراض خطرة، مثل سرطانات الجزء السفلي من الجهاز الهضمي، ولا سيما سرطان المستقيم، والتهاب القولون التقرحي (Ulcerative colitis)، وهي حالات تتطلب تشخيصًا وعلاجًا مبكرًا من دون تأخير. كذلك يجب الانتباه إلى احتمال تزامن البواسير مع أمراض أخرى في الوقت نفسه، وهو ما قد يؤدي إلى إغفال تشخيص تلك الحالات الأكثر خطورة أو تأخيرها. ولهذا السبب، يُنصَح بإجراء تنظير القولون عند وجود أي علامات أو أعراض تُثير الشك بوجود أسباب أخرى، لضمان التشخيص الدقيق وتجنّب أي تأخير في العلاج.
علاجها
يمكن تقسيم مراحل العلاج بحسب شدة الأعراض، والتدرج في ذلك من الأسهل إلى الأصعب[7]:
- علاج الإمساك: يُعدّ علاج الإمساك ركيزة مهمة لعلاج البواسير، إذ يصعب تحقيق تحسن ملحوظ في الأعراض من دون معالجته. ويتمثل الهدف العلاجي في الوصول إلى براز طري كبير الحجم (Soft and bulky stool)، ما يساعد في تقليل الاحتكاك المباشر بين البراز والبواسير، ويوفر في الوقت ذاته توسعة طبيعية لقناة الشرج، ويُقلل الحاجة إلى الشد (Straining) في أثناء التبرز. وللوصول إلى هذا الهدف، يُنصَح باتباع نمط غذائي غني بالألياف، كتلك الموجودة في الفاكهة والخضراوات والحبوب الكاملة، علاوة على شرب كميات كافية من الماء. ويمكن تعزيز تأثير الألياف الغذائية من خلال استخدام مكملات الألياف المصنعة، مثل الملينات (Stool softeners)، أو الملينات المُكوّنة للكتلة البرازية (Bulk-forming laxatives)، مثل: السيليوم (Psyllium)، والميثيل سيليلوز (Methylcellulose)، والبوليكاربوفيل (Polycarbophil)، ودوكوسات الصوديوم (Docusate sodium)، فهذه المكملات تساعد في تليين البراز من دون أن تسبب إسهالًا. ومن المهم الإشارة إلى أن الاقتصار على شرب الماء وحده لن يحقق الغاية المرجوّة، بل قد يؤدي إلى تفاقم الإمساك، وهو ممارسة خاطئة واسعة الانتشار. كذلك يجب التأكيد على عدم استخدام المسهلات {{المسهلات: (Laxatives) فئة من العقاقير أو المركبات التي تُستخدم لتخفيف حالات الإمساك عن طريق تسهيل حركة الأمعاء. تعتمد آلية عملها على تحفيز القولون، وزيادة حجم البراز وتليين قوامه، أو تعزيز إفراز الماء داخل تجويف الأمعاء.}}، إذ إن الهدف من العلاج هو تليين البراز، لا تحفيز الإسهال الذي بدوره قد يُفاقم من أعراض البواسير.
- تصحيح العادات المرتبطة بعملية التبرز: من الضروري تجنب بعض الممارسات الخاطئة في أثناء عملية التبرز، مثل تأجيل الذهاب إلى الحمام عند الشعور بالحاجة، أو الذهاب من دون وجود حاجة فعلية إلى الإخراج، علاوة على الجلوس لأوقات طويلة على المرحاض، والشد أو الحزق الزائد (Straining)، فهذه الممارسات تُعَد من العوامل التي تسهم في تفاقم أعراض البواسير وتطوّرها.
- الحمام الموضعي الدافئ (Sitz bath): يُعدّ الجلوس في حوض ماء دافئ من الوسائل البسيطة التي قد تُساعد على استرخاء العضلة العاصرة الشرجية، وتخفيف التوتر في منطقة الشرج. ولا يُنصَح بإضافة مواد أو محاليل إلى الماء.
- الإجراءات التداخلية غير الاستئصالية: تُستخدَم بعض الوسائل التداخلية البسيطة لعلاج البواسير، ولا سيما في المراحل المبكرة، وتشمل: الحقن بالعوامل المصلبة {{العوامل المصلبة: (Sclerosing agents) مركبات كيميائية تُحقَن موضعيًّا داخل الأوعية الدموية أو الأنسجة المرضية، بهدف إحداث التهاب محدود يؤدي إلى تليف الأوعية المستهدفة وانسدادها. تُوظَّف هذه المواد بشكل واسع في علاج البواسير، والدوالي الوريدية، وبعض الأورام الوعائية.}} لأنسجة البواسير، ما يسبب انكماش البواسير [الشكل 5]؛ أو ربط البواسير بشريط مطاطي (Rubber band ligation) لعزلها عن التروية الدموية [الشكل 6]؛ أو التخثير باستخدام الأشعة تحت الحمراء وغيرها، ولكن استخدام هذه الوسيلة قليل نسبيًّا. ويُشار إلى أن هذه الوسائل تقل نجاعتها كلما تقدمت مرحلة البواسير، أو في حال حدوث مضاعفات.
 [الشكل 5] الإجراءات التداخلية غير الاستئصالية: الحقن بمادة تسبب تصليب أنسجة البواسير
[الشكل 5] الإجراءات التداخلية غير الاستئصالية: الحقن بمادة تسبب تصليب أنسجة البواسير [الشكل 6] الإجراءات التداخلية غير الاستئصالية: الربط بالمطاط
[الشكل 6] الإجراءات التداخلية غير الاستئصالية: الربط بالمطاط
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
- استخدام المراهم: في حالات البواسير المصحوبة بالمضاعفات، ولا سيما الاختناق (Strangulation)، يمكن استخدام بعض الدهونات الموضعية مثل النيتروغليسيرين (Nitroglycerin) أو النيفيديبين (Nifedipine)،إذ تُساعد في تقليل التقلص العضلي، وتخفيف الضغط على البواسير المتدلية، ما يُحسّن الدورة الدموية ويُخفّف الأعراض.
- الإجراءات الجراحية الاستئصالية (Hemorrhoidectomy): تُعدّ الجراحة خيارًا علاجيًّا فعالًا في حالات البواسير المتقدمة أو غير المستجيبة للعلاج المحافظ، وتشمل عدة تقنيات، منها التقليدية، ونعني بها استئصال البواسير جراحيًّا مع إمكانية إغلاق الجرح (Closed method)، أو بتركه مفتوحًا للالتئام الذاتي (Open method)؛ كذلك توجد عمليات مستحدثة مثل الاستئصال باستخدام أدوات التدبيس، وهي تقنية كانت شائعة مدة في الأوساط الطبية، لكن الحماس لها قلّ في الآونة الأخيرة بسبب بعض النتائج السلبية؛ أو ربط الشريان المغذي للبواسير (Hemorrhoidal artery ligation) بعد تحديد مكانه بدقة بجهاز الأمواج فوق الصوتية (Ultrasound Doppler). يعتمد اختيار الإجراء الأنسب على درجة البواسير، والحالة الصحية العامة للمريض، وتفضيل الطبيب المعالج بناءً على تقييم الحالة[8].
مضاعفات عملياتها الجراحية
قد تنجم عن جراحة استئصال البواسير بعض المضاعفات، التي تختلف في شدتها وحدوثها من مريض إلى آخر. ويُعدّ الألم من أكثر الأعراض شيوعًا بعد العملية، وذلك بسبب حساسية منطقة الشرج، وبطء الالتئام الناتج من تكرار عملية التبرز. ويُعدّ النزف أيضًا من المضاعفات المتوقعة، وغالبًا ما يكون ضمن حدود مقبولة، إلا أنه قد يكون غزيرًا في بعض الحالات، ويستدعي تدخلًا طبيًّا. ومن المضاعفات الأخرى المحتملة، تضيق فتحة الشرج (Anal stenosi)، ويحدث ذلك عادةً عندما تُستَأصل كمية من الأنسجة تفوق الحد المطلوب، ما يؤدي إلى تليّف وانكماش في القناة الشرجية. من المضاعفات الأخرى المحتملة بعد جراحة البواسير، السلس الإخراجي (Incontinence)، الذي قد يحدث في حالات نادرة نتيجة إصابة عضلة الشرج، بسبب القطع أو الشد أو الكي في أثناء الجراحة، إلا أن هذه الحالة تُعدّ غير شائعة. كذلك قد يُعاني بعض المرضى، ولا سيما الرجال كبار السن، من صعوبة مؤقتة في التبول بعد العملية، وغالبًا ما تزول هذه المشكلة خلال مدة قصيرة، من دون الحاجة إلى تدخل. أما فيما يخص تكرار ظهور البواسير بعد الجراحة، فقد يحدث ذلك في بعض الحالات، وعادةً يكون نتيجة بواسير غير مَرَضيّة، لم تكن بحاجة إلى استئصال وقت إجراء العملية، ثم تطورت لاحقًا وسبّبت الأعراض[9].
المراجع
Annisa, Baiq Wanda. “Diagnosis and Management of Hemorrhoids.” Unram Medical Journal. vol. 11, no. 3 (November 2022). pp. 1085-1093.
Bleday, Ronald & Elizabeth Breen. “Hemorrhoids: Clinical Manifestations and Diagnosis.” UpToDate. at: https://www.uptodate.com/contents/hemorrhoids-clinical-manifestations-and-diagnosis
Chen, H. H. et al. “Effective Management of Post Hemorrhoidectomy Secondary Hemorrhage Using Rectal Irrigation.” Diseases of the Colon & Rectum. vol. 45, no. 2 (2002). pp. 234-238.
Kaidar-Person, O., B. Person & S. D. Wexner. “Hemorrhoidal Disease: A Comprehensive Review.” Journal of the American College of Surgeons. vol. 204, no. 1 (2007). pp. 102-117.
Kang, Sung Il. “Latest Research Trends on the Management of Hemorrhoids.” Journal of the Anus, Rectum and Colon. vol. 9, no. 2 (April 2025). pp. 179-191.
Lehur, P. A. et al. “Cost-Effectiveness of New Surgical Treatments for Hemorrhoidal Disease: A Multicentre Randomized Controlled Trial Comparing Transanal Doppler-Guided Hemorrhoidal Artery Ligation with Mucopexy and Circular Stapled Hemorrhoidopexy.” Annals of Surgery. vol. 264, no. 5 (2016). pp. 710-716.
Lohsiriwat, Varut. “Hemorrhoids: From Basic Pathophysiology to Clinical Management.” World Journal of Gastroenterology. vol. 18, no. 17 (May 2012).
McQuaid, Kenneth R. Current Medical Diagnosis & Treatment 2025. New York: McGraw Hill, 2025.
Muldoon, Roberta. “Review of American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids.” JAMA Surgery. vol. 155, no. 8 (2020). pp. 773-774.
Rubbini, Michele & Simona Ascanelli. “Classification and Guidelines of Hemorrhoidal Disease: Present and Future.” World Journal of Gastrointestinal Surgery. vol. 11, no. 3 (March 2019). pp. 117-121.
Steele, Scott R. et al. The ASCRS Textbook of Colon and Rectal Surgery. 4th ed. Cham: Springer, 2022.
Sun, Z. & J. Migaly. “Review of Hemorrhoid Disease: Presentation and Management.” Clinics in Colon and Rectal Surgery. vol. 29, no. 1 (2016). pp. 22–29.
Suryadi, Rokhim et al. “The Evaluation and Treatment of Hemorrhoids: An Updated Systematic Review.” Unram Medical Journal. vol. 10, no. 3 (March 2024). pp. 346-354.
Toyonaga, T. et al. “Postoperative Urinary Retention after Surgery for Benign Anorectal Disease: Potential Risk Factors and Strategy for Prevention.” International Journal of Colorectal Disease. vol. 21, no. 7 (2006). pp. 676-682.
Wexner, S. D. & J. W. Fleshman (eds.). Colon and Rectal Surgery: Anorectal Operations. Philadelphia: Wolters Kluwer Health, 2018.
[1] Scott R. Steele et al., The ASCRS Textbook of Colon and Rectal Surgery, 4th ed. (Cham: Springer, 2022), pp. 209-230; O. Kaidar-Person, B. Person & S. D. Wexner, “Hemorrhoidal Disease: A Comprehensive Review,” Journal of the American College of Surgeons, vol. 204, no. 1 (2007), pp. 102-117; Varut Lohsiriwat, “Hemorrhoids: From Basic Pathophysiology to Clinical Management,” World Journal of Gastroenterology, vol. 18, no. 17 (May 2012), pp. 2009-2017.
[2] Steele et al.; Kaidar-Person, Person & Wexner; Lohsiriwat.
[3] Ibid.; Kenneth R. McQuaid, Current Medical Diagnosis & Treatment 2025 (New York: McGraw Hill, 2025), pp. 17-40; Michele Rubbini & Simona Ascanelli, “Classification and Guidelines of Hemorrhoidal Disease: Present and Future,” World Journal of Gastrointestinal Surgery, vol. 11, no. 3 (March 2019), pp. 117-121; Rokhim Suryadi et al., “The Evaluation and Treatment of Hemorrhoids: An Updated Systematic Review,” Unram Medical Journal, vol. 10, no. 3 (March 2024), pp. 346-354.
[4] Steele et al.; Kaidar-Person, Person & Wexner; Lohsiriwat; Z. Sun & J. Migaly, “Review of Hemorrhoid Disease: Presentation and Management,” Clinics in Colon and Rectal Surgery, vol. 29, no. 1 (2016), pp. 22-29; Ronald Bleday & Elizabeth Breen, “Hemorrhoids: Clinical Manifestations and Diagnosis,” UpToDate, accessed on 30/11/2025, at: https://www.uptodate.com/contents/hemorrhoids-clinical-manifestations-and-diagnosis
[5] Steele et al.; Kaidar-Person, Person & Wexner; Lohsiriwat; Sun & Migaly; Bleday & Breen.
[6] Steele et al.; Kaidar-Person, Person & Wexner; McQuaid; Rubbini & Ascanelli; Suryadi et al.
[7] Steele et al.; Kaidar-Person, Person & Wexner; Sung Il Kang, “Latest Research Trends on the Management of Hemorrhoids,” Journal of the Anus, Rectum and Colon, vol. 9, no. 2 (April 2025), pp. 179-191; P. A. Lehur et al., “Cost-Effectiveness of New Surgical Treatments for Hemorrhoidal Disease: A Multicentre Randomized Controlled Trial Comparing Transanal Doppler-Guided Hemorrhoidal Artery Ligation with Mucopexy and Circular Stapled Hemorrhoidopexy,” Annals of Surgery, vol. 264, no. 5 (2016), pp. 710-716; Roberta Muldoon, “Review of American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids,” JAMA Surgery, vol. 155, no. 8 (2020), pp. 773-774; Baiq Wanda Annisa, “Diagnosis and Management of Hemorrhoids,” Unram Medical Journal, vol. 11, no. 3 (November 2022), pp. 1085-1093.
[8] Steele et al.; Kaidar-Person, Person & Wexner; S. D. Wexner & J. W. Fleshman (eds.), Colon and Rectal Surgery: Anorectal Operations (Philadelphia: Wolters Kluwer Health, 2018).
[9] Steele et al; Wexner & Fleshman (eds.); T. Toyonaga et al., “Postoperative Urinary Retention after Surgery for Benign Anorectal Disease: Potential Risk Factors and Strategy for Prevention,” International Journal of Colorectal Disease, vol. 21, no. 7 (2006), pp. 676-682; H. H. Chen et al., “Effective Management of Post Hemorrhoidectomy Secondary Hemorrhage Using Rectal Irrigation,” Diseases of the Colon & Rectum, vol. 45, no. 2 (2002), pp. 234-238.