التهاب الفقرات التَّصَلُّبي (Ankylosing Spondylitis, AS)، ويُعرف أيضًا باسم التهاب الفقار المقسط، والتهاب الفقار اللاصق، ومرض بختريڤ، وغيرها من الأسماء، هو مرض التهابي مزمن يؤثر في
المفصل الحُرقفي العَجزي (Sacroiliac Joint) ومفاصل العمود الفقري، ويشعر المريض به بألم شديد في الظهر بسبب التيبس الحاصل في مفاصل
العمود الفقري، وقد يؤدي إلى التحام الفقرات مع بعضها. ويصنَّف هذا المرض ضمن مجموعة أمراض
التهاب مفاصل الفقرات (Spondylarthritis)، وتشمل هذه المجموعة أمراضًا أخرى هي:
التهاب المفاصل الصَّدَفي (Psoriatic arthritis)، والتهاب المفاصل التفاعلي (Reactive arthritis)، والتهاب المفاصل المترافق مع التهاب القولون. من الممكن أن يتأخر التشخيص بسبب تشابه الأعراض مع أعراض أمراض أخرى. ولا يوجد له علاج شافٍ، وإنما الأدوية تُبطّئ تقدم المرض، ويستفيد المريض من العلاج الطبيعي.
التعريف
مرض التهابي مزمن يصيب العمود الفقري المحوري. من الأعراض الأكثر شيوعًا لهذا الالتهاب في الإنسان المصاب به آلام مزمنة في الظهر، وخصوصًا أسفل الظهر، وتيبس في العمود الفقري، وهي أعراض تزداد تدريجيًّا. ومن أعراضه أيضًا إصابة العمود الفقري والمفصل الحرقفي العجزي والمفاصل الطرفية والأصابع وعظام الأرداف. ويوجد عادةً ارتباط بين ضعف حركة العمود الفقري وتشوهات الوضعية وألم الأرداف وألم الورك والتهاب المفاصل الطرفي والتهاب الأربطة والتهاب الأصابع بالتهاب الفقرات التصلبي[1].
أظهرت الآثار القديمة أن هذا المرض كان موجودًا منذ القدم، فقد اكتُشف في مومياء مصرية ترجع إلى عام 1500 قبل الميلاد. وكان يُعدّ شكلًا شبيهًا لمرض
التهاب المفصل الروماتويدي (Rheumatoid arthritis)، حتى عام 1893، عندما أظهر طبيب الأعصاب الروسي
فلاديمير بختريڤ (Vladimir Bekhterev، 1857-1927) أنه مرضٌ مختلف، وما يزال حتى الآن يُسمى في بعض الدول "مرض بختريڤ"[2].
يسبب هذا المرض آلامًا وتيبُّسًا في مفاصل العمود الفقري، وتبدأ الأعراض في أسفل الظهر، ثم تظهَر في المنطقة القَطَنية والصدرية والرقبة، وقد تصيب مفاصل أخرى مثل الوركَين والركبتَين والكتفيَن ومفاصل أخرى، وتكون الأعراض بشكل آلام في أسفل الظهر مع الإحساس بتيبُّسٍ قد يستمر عدة ساعات، وقد تترافق مع أعراض أخرى مثل
التهاب القزَحية (Uveitis) [الشكل 1]، وهشاشة في العظام (Osteoporosis)، والتهاب في الأمعاء، والتهاب في الشريان الأبهر. لا يوجد علاج شافٍ لهذا المرض حتى نهاية 2024، ولكن العلاجات المتوفرة، وخاصة الأدوية الحديثة، تقلل من حدّة الأعراض، وتبطئ من تفاقم المرض، خصوصًا إذا بُدء بالعلاج مبكرًا[3].
[الشكل 1]
![[الشكل 1] - أعراض التهاب الفقرات التصلبي](https://arabica.dohainstitute.org/EncyclopediaGalleries/[الشكل 1] - الأعراض/[الشكل 1] - أعراض التهاب الفقرات التصلبي.jpg) أعراض التهاب الفقرات التصلبي
أعراض التهاب الفقرات التصلبي
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
الأسباب
لا يوجد سبب معيّن للإصابة بالتهاب الفقرات التصلبي، إلا أن للعوامل الوراثية دورًا في ذلك، إذ إن مَن لدَيهم مورِّثَة تُسمى "مستضد الكريات البيضاء البشرية - ب27" (Human leukocyte antigen b-27, HLA-B27)، يكونون أكثر عرضة من غيرهم للإصابة بهذا المرض. غير أن هذا لا يفسر جميع الحالات المصابة، خاصة أن غالبية الأشخاص الحاملين لهذه المورِّثة لا يصابون بهذا المرض، وأن ما نسبته 5 إلى 10 في المئة ممن يَحملون هذه المورِّثة فقط يصابون به[4].
الأعراض
تبدأ أعراض المرض بآلام في أسفل الظهر، وتكون عادةً في فترة الصباح، وبعد الجلوس الطويل، وفي أثناء الليل، وقد يكون الألم متناوبًا على الإليتَين مع الشعور بتيبُّس أو تصلُّب في أسفل الظهر، قد يستمر عدة ساعات عند بعض المرضى، وتخفُّ هذه الآلام والشعور بالتيبُّس مع النشاط والحركة والتمارين الرياضية.
قد يشكو المريض من آلام في الكعبَين أيضًا، ويكون ذلك عادةً في الصباح عند ملامَسة الأرض بعد الاستيقاظ، وقد يشكو المريض من آلام خلف الكاحل مكان ارتكاز
وتر أخيل (Achillis tendon)، كما يمكن أن تظهر أعراض التهاب المفاصل الكبيرة مثل مفاصل الفخذ والركبتَين والكتفَين.
ومن الأعراض الأخرى ما يُسمى بالمظاهر خارج المفاصل، ومنها التهاب القزَحيّة، فيشعر المريض بألم واحمرار في العين مع تشوش في الرؤية، وقد تُصاب قمة الرئتين بتليّف، فيشكو المريض من سعال مزمن وضيق في النفس، وأحيانًا يحصل نفث دموي، ويمكن أن يحصل التهاب في الأبهر الصاعد، وعادةً ما يكون الالتهاب صامتًا، ويُشخص بتصوير الأبهر.
قد يتأخر تشخيص المرض لدى العديد من المرضى من 5 إلى 7 سنوات بعد ظهور الأعراض الأولى، وذلك لتشابهها مع أعراض أمراض أخرى، فيؤدي تأخر التشخيص إلى إصابة مفاصل أخرى، وحصول آلام أسفل الظهر، وفي حركة الفخذَين، وفي المنطقة الصدرية، ومنطقة الرقبة[5]. [الشكل 1]
التشخيص
قد يتأخر تشخيص المرض؛ وذلك لأنه كثيرًا ما تُشخص آلام الظَهر على أنها آلام ظَهر عادية، وبعد فترة يتعوّد المريض على الأعراض التي قد تخفّ الأعراض بتناول المسكنات العادية، مثل الباراسيتامول (Paracetamol)، وهكذا يستمر المريض بتناول الأدوية المسكّنة العادية، فلا يلاحِظ الأعراض الأخرى، مثل تحدُّب الظَهر وتصلُّبه [الشكل 2]. ويقدَّر متوسط التأخير لتشخيص المرض في العالَم العربي حوالي 5 سنوات، وقد تحسَّن هذا المتوسط في السنوات الأخيرة وصار التشخيص أبكر مما كان في السابق.
[الشكل2]
 تطور تحدب العمود الفقري في مرض لتهاب الفقرات التصلبي
تطور تحدب العمود الفقري في مرض لتهاب الفقرات التصلبي
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
يُشخص المرض بإجراء صور الأشعة السينية لأسفل الظهر، وهذه تُظهِر تغيرات في مفاصل العمود الفقري من حيث ضيق المسافة بين الفقرات
[الشكل 3]، وتظهر أيضًا تغيرات في المفصل الحُرقفي العَجزي، إلا أن هذه التغيرات قد تأخذ عدة سنوات لتظهر بالتصوير الشعاعي العادي، ولذا يُلجأ إلى
التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging, MRI) عند الشك في أن المريض يعاني التهاب الفقرات التصلبي. يكشف التصوير بالرنين المغناطيسي وجود التهاب في المفصل الحرقفي العجزي، وقد يكشف أيضًا وجود التهاب في مفصل الفخذ، أو التهاب مرتكَزات الأوتار في منطقة الحوض. ومن مزايا التصوير بالرنين المغناطيسي أنه يكشف الالتهاب في مفاصل العمود الفقري مبكرًا، ما يساعِد في وضع التشخيص المبكر والعلاج المبكر الذي يمكن أن يساعد في إبطاء تطور المرض[6].
[الشكل3]
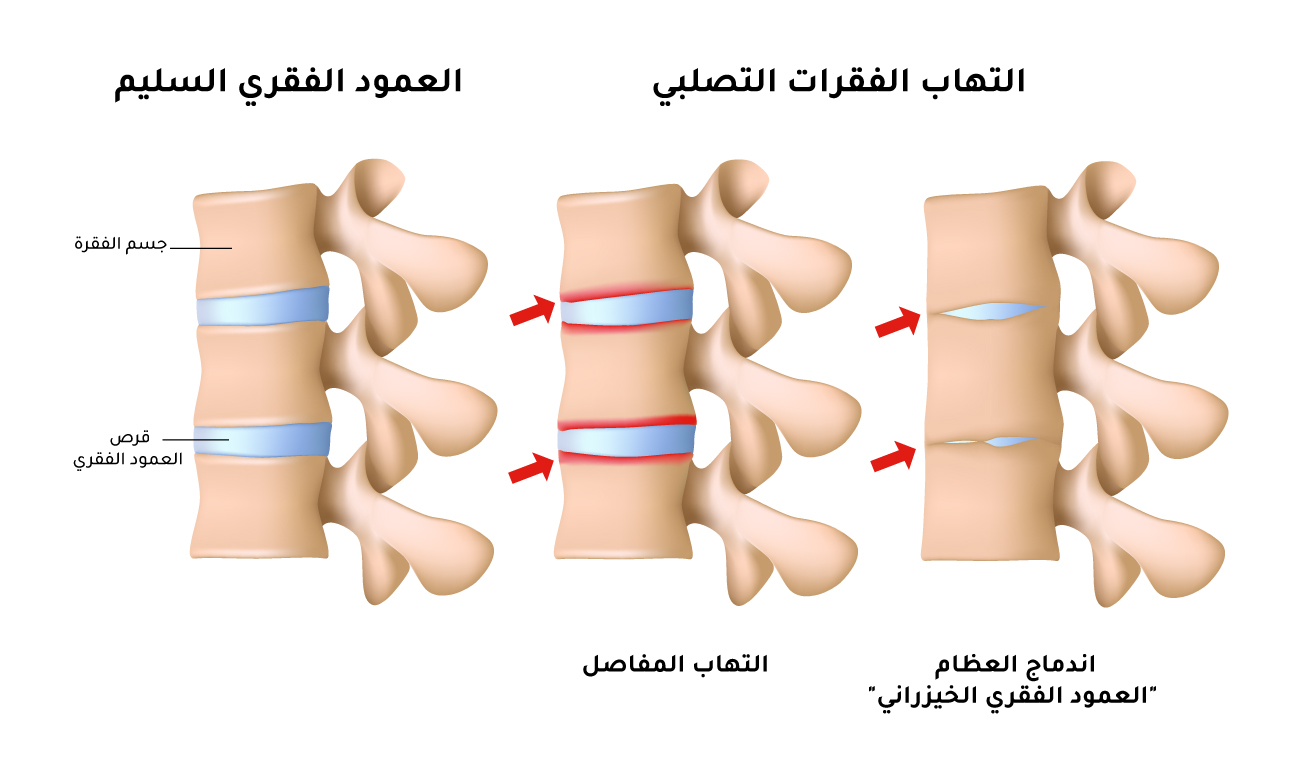 التغير في شكل العمود الفقري من الشكل الطبيعي إلى التهاب الفقرات التصلبي
التغير في شكل العمود الفقري من الشكل الطبيعي إلى التهاب الفقرات التصلبي
حذف الصورة؟
سيؤدي هذا إلى نقل الصورة إلى سلة المهملات.
يمكن أن تُظهِر التحاليل الطبية ارتفاعًا في مؤشِّرات الالتهاب كبروتين سي التفاعلي (CPR) ومعدل ترسّب خلايا الدم الحمراء (ESR) لدى 60 إلى 70 في المئة من المرضى. ويمكن للتحاليل الدموية أيضًا أن تُظهِر وجود مورِّثة "مستضد الكريات البيضاء البشرية - ب27" (HLA-B27) وهي موجودة لدى 70 إلى 75 في المئة من مرضى التهاب الفقرات التصلبي في العالم العربي.
العلاج
أ. العلاج الطبيعي: يُعدّ العلاج الطبيعي (Physiotherapy) جزءًا بالغ الأهمية من العلاج المقدَّم لمرضى التهاب الفقرات التصلبي، ويتضمن تمارين خاصة لتقوية عضلات البطن والظهر، وتمارين الإطالة، والوضعيات الصحية للنوم والمشي. تساعد هذه التمارين في تخفيف الآلام وتحسين قوة العضلات ومرونتها، وتساعد في المحافظة على استقامة العمود الفقري[7].
ب. العلاج الدوائي: حصل تطور كبير خلال العقود الثلاثة الماضية في إنتاج أدوية ذات فاعلية عالية لتخفيف الآلام والتيبُّس، وهناك مؤشِّرات تدل على أنها قد تؤدي إلى بطء تقدّم المرض إن بُدئ بها بعد التشخيص المبكر.
ومن الأدوية التي تُستخدم لعلاج المرض؛ الأدوية المسكّنة المضادة للالتهابات (Non-steroidal anti-inflammatory)؛ ومنها البروفين (Brufen)، والديكلوفيناك (Diclofenac)، ونابروكسين (Naproxen)، والسيليبركس (Celebrex)، وغيرها من الأدوية العديدة من هذه المجموعة، وهي تخفّف الالتهابات والتيبّس والآلام.
إذا لم يشعر المريض بتحسّن فارق مع هذه الأدوية، أو إذا ظهرت أعراض جانبية غير مقبولة، يُلجأ إلى أدوية من مجموعات أخرى تنتمي إلى العلاجات الموجَّهة، وهي أدوية قوية تحتاج إلى المراقبة المستمرة من الطبيب؛ ومن هذه الأدوية:
- مجموعة حاصرات أو مثبِّطات عامل نَخر الورَم (Tumor necrosis factor inhibitors)، ومنها: إنبرل (Enbrel)، وأداليموماب (Adalimumab)، وسيرتيليزوماب (Certilizumab)، وغوليموماب (Golimumab)، وإنفليكسيموماب (Infliximab).
- مجموعة مثبِّطات الإنترلوكين 17 (Interlukin 17 Inhibitors)، ومنها: سيكيوكينوماب (Secukinumab) وإكسيكيزوماب (Ixekizumab) .
- - مجموعة مثبِّطات جاك كايناز (Jack Kinase inhibitors)، ومنها: توفاسيتينب (Tofacitinib) وأبداسيتينيب (Updacitinib).
قد يستمر مرض التهاب الفقرات التصلبي مدى الحياة، ويمكن أن يسبب آلامًا شديدة، كما يمكن أن يسبب في بعض الحالات التحام العظام في العمود الفقري [الشكل 3]. ويختلف إنذار المرض من مريض إلى آخر. إذا بُدئ بالعلاج الصحيح بعد التشخيص المبكر، فيمكن للمريض التعايش معه والحفاظ على نمط حياة مستقر[8].
المراجع
“Ankylosing Spondylitis – Symptoms & Causes.”
Mayoclinic. 12/12/2023.
Accessed on 7/7/2025 on:
https://www.mayoclinic.org/diseases-conditions/ankylosing-spondylitis/symptoms-causes/syc-20354808
Braun, Jürgen et al. “The role of HLA-B27 in the pathogenesis and diagnosis of axial spondyloarthritis: 50 years after discovery of the strong genetic association.”
Zeitschrift fur Rheumatologie. vol. 83, no. 2 (2024).
Clegg, Daniel O. “Treatment of Ankylosing Spondylitis.”
Journal of Rheumatology. vol. 33, sup. 78 (2006).
Proft, Fabian & Denis Poddubnyy. “Ankylosing spondylitis and axial spondyloarthritis: recent insights and impact of new classification criteria.” Therapeutic Advances in Musculoskeletal Disease. vol. 10, nos. 5-6 (2018).
Wenker, Kyle J. & Jessilin M. Quint. “Ankylosing Spondylitis.” in:
StatPearls. Treasure Island, FL: StatPearls Publishing; 2025. Accessed on 7/7/2025 on:
https://www.ncbi.nlm.nih.gov/books/NBK470173/
[1] “Ankylosing Spondylitis – Symptoms & Causes,”
Mayoclinic, 12/12/2023, accessed on 7/7/2025 on: https://www.mayoclinic.org/diseases-conditions/ankylosing-spondylitis/symptoms-causes/syc-20354808
[2] Daniel O. Clegg, “Treatment of Ankylosing Spondylitis,”
Journal of Rheumatology, vol. 33, sup. 78, (2006), pp. 24-31.
[3] Fabian Proft & Denis Poddubnyy, “Ankylosing spondylitis and axial spondyloarthritis: recent insights and impact of new classification criteria,”
Therapeutic Advances in Musculoskeletal Disease, vol. 10, nos. 5-6 (2018), pp. 129-139.
[4]Ibid.
[5] Kyle J. Wenker & Jessilin M. Quint, “Ankylosing Spondylitis,” in:
StatPearls (Treasure Island, FL: StatPearls Publishing; 2025), accessed on 7/7/2025 on:
https://www.ncbi.nlm.nih.gov/books/NBK470173/
[6] Clegg; Jürgen Braun et al., “The role of HLA-B27 in the pathogenesis and diagnosis of axial spondyloarthritis: 50 years after discovery of the strong genetic association,”
Zeitschrift fur Rheumatologie, vol. 83, no. 2 (2024), pp. 125-133.
[7] Proft & Poddubnyy,
op. cit.
[8] “Ankylosing Spondylitis – Symptoms & Causes”.